Seit Februar 2017 stellen wir Ihnen hier monatlich eine interessante aktuelle wissenschaftliche Publikation vor.
Die Auswahl trifft ein Mitglied des wissenschaftlichen Beirats der
GGGB, das auch die Zusammenfassung erstellt und ggf. die
Forschungsergebnisse kommentiert.
Artikel des Monats (April 2024)
Vom Winde verweht? Folgen der COVID-19-Pandemie für die Frauengesundheit-
Eine narrative Übersicht, erschienen im Frauenarzt 3/24
Matthias David
„Seuchen sind die sozialsten aller Krankheiten. Sie treffen ganze Gesellschaften, schüren kollektive Ängste und verschärfen soziale Spannungen (…)
An den Wahrnehmungen und Bekämpfung von Seuchen lässt sich den Aushandlungen sozialer Normen, Hierarchien und Ordnungsvorstellungen im historischen Wandel nachspüren“, so wird der Historiker Malte Thießen zitiert.
In seiner narrativen Übersicht konzentriert sich Matthias David auf mögliche Auswirkungen der Pandemie auf die Frauengesundheit. Dazu wurde im November 2023 eine selektive Literaturrecherche in Pubmed und Google Scholar zu acht ausgewählten Themenkomplexen, nämlich Zyklusstörungen (vermeintlicher hypothalamischer Hypogonadismus durch COVID oder Impfung?), Inanspruchnahme von Notfallambulanzen (weniger unnötige Rettungsstellenbesuche?), Auswirkungen von COVID-19-Infektion und-Impfung (häufiger Frühgeburt und Präeklampsie?), psychische Gesundheit (mehr Angst, Depressionen, Schlafstörungen, PTBS), COVID-Schweregrad und Menopause (Frauen mit HRT geringeres COVID-Risiko), Frühgeburtlichkeit, (selteneres) Krebsscreening/Krebsfrüherkennung durchgeführt. Im Sinne der „besten klinischen Evidenz“ wurden für die Erhebung der Studienergebnisse v.a. versorgungsnahe Daten aus Beobachtungs- und Registerstudien herangezogen.
Hier gelangen Sie zum Artikel.
Als Fazit fasst Matthias David zusammen:
1.Noch immer und bis auf Weiteres sind die dargestellten Resultate als vorläufig anzusehen, denn die Pandemie ist erst seit wenigen Monaten vorbei. Feststellungen zu längerfristigen Auswirkungen sind daher derzeit nicht möglich
2. Werden Maßnahmen in der Praxis z.B. während einer Epidemie oder Pandemie eingeführt, die von geltenden (evidenzbasierten) Vorgehen abweichen, müssen sie überwacht, begleitet und kontinuierlich bewertet werden, um (unbeabsichtigte) negative iatrogene Effekte zu erkennen und zu minimieren.
3. Registerdatenbasierte Analysen der bundesweiten Perinatalerhebung, der Krebsregister auf Landeebene, der Daten der Screening-Einheiten und der Krankenkassen müssen herangezogen werden, um Pandemie-Effekte und postpandemische Veränderungen zu erkennen. Versorgungsforschungsprojekte zur Pandemiebereitung sollen gefördert werden.

Prof. Dr. med. Matthias David ist geschäftsführender Oberarzt in der Klinik für Gynäkologie im Campus Virchow Klinikum der Charité und Mitglied des wiss. Beirats der GGG-B
Download (pdf-Datei 454 KB)
Aktualisierung: 01.04.2024
Artikel des Monats (Februar 2024)
Leitfaden: Tätigkeiten für ärztliches Personal in Schwangerschaft und Stillzeit in der Gynäkologie und Geburtshilfe, erschienen im September 2023
Herausgegeben vom Jungen Forum der DGGG
Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. -> Stellungnahmen -> September 2023
Fazit von Dr. med. Nora Kießling:
Das Mutterschutzgesetz MuSchG in Deutschland soll „die Gesundheit der Frau und ihres Kindes am Arbeits-, Ausbildungs- und Studienplatz während der Schwangerschaft, nach der Entbindung und in der Stillzeit“ schützen und regelt somit auch die Arbeitsbedingungen schwangerer Ärztinnen. Zentrale Bestandteile sind die individuelle Gefährdungsbeurteilung des Arbeitsplatzes, welche die Fortführung der beruflichen Tätigkeit ermöglicht. Die Umsetzung ist jedoch weiterhin von großen Unsicherheiten geprägt, so dass viele Ärztinnen ihre Schwangerschaft verschweigen, um beispielsweise nicht von operativen Tätigkeiten ausgeschlossen zu werden, die essentieller Bestandteil der fachärztlichen Weiterbildung in der Gynäkologie und Geburtshilfe sind. Zusätzlich droht vielen schwangeren Ärztinnen ein allgemeines betriebliches Beschäftigungsverbot ab Bekanntmachung ihrer Schwangerschaft, was zu einer mehrmonatigen Unterbrechung ihrer klinischen Tätigkeit und somit in vielen Fällen zu einer deutlichen Verlängerung ihrer Fachärztinnenweiterbildung führt.
Über die rechtlichen Grundlagen hinausgehend besticht der oben geschriebene Leitfaden durch einen hohen Praxisbezug. Angepasst an die Beschäftigung in der Ambulanz, auf Station, im Kreißsaal, im Operativen Bereichen oder in der Niederlassung werden anhand von Positivlisten die Tätigkeiten aufgezeigt, die völlig unproblematisch bzw. unter Einhaltung bestimmter Schutzmaßnahmen auch in der Schwangerschaft ausgeübt werden können.
Grundsätzlich erhoffen wir uns einen Beitrag leisten zu können, dass Gynäkolog*innen selbstbestimmt entscheiden können, inwiefern sie ihre operative Tätigkeit auch in einer Schwangerschaft fortführen möchten und aufzeigen, dass eine Schwangerschaft nicht zwangsläufig zum Karriereknick führen muss.

Dr. med. Nora Kießling
Beiratsmitglied und Sprecherin des Jungen Forums der Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V.
Aktualisierung: 01.02.2024
Artikel des Monats (Juni 2023)
Expertenmeinung zur Nutzung des transvaginalen Ultraschalls für das präoperative Staging und die Klassifikation der Endometriose
J. Keckstein, M. Hoopmann, E. Merz, D. Grab, · J. Weichert, S. Helmy Bader, M. Wölfer, M. Bajka, S. Mechsner, S. Schäfer, H. Krentel, · G. Hudelist
Abstract
Bei der Behandlung der Endometriose spielt die gynäkologische Ultraschalluntersuchung eine zentrale Rolle. Die rasante technische Entwicklung
sowie die derzeit zunehmende Evidenz für nicht-invasive Diagnosemethoden erfordern eine aktualisierte Zusammenstellung von Empfehlungen für den Einsatz von Ultraschall in der Behandlung von Endometriose.
Die vorliegende Arbeit soll die Genauigkeit der Sonographie zur Diagnose und Klassifizierung von Endometriose hervorheben. Weiterhin sollen die klinische Anwendung und die Konsequenzen der TVUS-Resultate für die Indikation, chirurgische Planung und Bewertung der damit verbundenen Risikofaktoren diskutiert werden.
- Ultraschall ist die primäre bildgebende Methode, die bei Verdacht auf Endometriose gemäß dem IDEA-empfohlen wird.
- Ein chirurgischer Eingriff zur alleinigen Diagnosebestätigung wird nicht empfohlen, ein präoperatives bildgebendes Verfahren mit TVUS und/oder MRT werden dringend empfohlen.
- Die Ultraschalluntersuchung erlaubt keinen endgültigen Ausschluss einer Endometriose.
- Die Untersuchung erfolgt in erster Linie transvaginal und sollte immer mit einem Spekulum und einer bimanuellen Untersuchung kombiniert werden.
- Die zusätzliche transabdominale Ultraschalluntersuchung kann die Genauigkeit der Untersuchung bei Erkrankungen außerhalb des Beckens, umfangreichen oder eingeschränkten Befunden verbessern.
- Bei Verdacht auf eine tiefe Endometriose (DE) und ein Endometriom ist eine sonographische Untersuchung beider Nieren zwingend erforderlich.
- Endometriome sind durch sonographische Kriterien gut definiert, bei der Beurteilung der Eierstöcke ist die Verwendung von IOTA-Kriterien werden empfohlen.
- Die Beschreibung sonographischer Befunde einer tiefen Endometriose sollte systematisch erfolgen und unter Verwendung der IDEA-Terminologie beschrieben werden.
- Die Adenomyosis uteri wird sonographisch über die MUSA-Kriterien definiert, so dass ein Nachweis mit hoher Sensitivität und Spezifität ermöglicht wird. Das MRT ist der differenzierten Ultraschalluntersuchung nicht überlegen.
- Die Einteilung des Befundumfangs sollte nach der Enzian-Klassifikation erfolgen. Die aktuelle Datenlage beweist die bestmögliche Vorhersage des intraoperativen Endometriose-Situs (exclusive Peritoneum) für die nicht-invasive Methode Anwendung der Enzian-Klassifikation.
- Eine transvaginale sonographische Untersuchung durch einen erfahrenen Untersucher ist der MRT-Diagnostik hinsichtlich Sensitivität und Spezifität bei der Vorhersage des Ausmaßes einer tiefen Endometriose nicht unterlegen.
- Der große Vorteil der nicht-invasiven Bildgebung und Klassifikation der Endometriose liegt in der differenzierten Planung bzw. Möglichkeit Vermeidung chirurgischer Eingriffe.

Prof. Dr. med. Sylvia Mechsner
Leiterin des Endometriosezentrums
Klinik für Gynäkologie Charité Campus Virchow Klinikum
Download (pdf-Datei 7105 KB)
Aktualisierung: 07.06.2023
Artikel des Monats (Mai 2023)
Infertility prevalence and the methods of estimation from 1990 to 2021: a systematic review and meta-analysis
C M Cox, M E Thoma, N Tchangalova, G Mburu, M J Bornstein, C L Johnson, J Kiarie
Human Reproduction Open, Volume 2022, Issue 4, 2022, hoac051,
https://doi.org/10.1093/hropen/hoac051
Published: 12 November 2022
Ziel:
Die von der WHO unterstütze Arbeit untersucht die Frage nach der gegenwärtigen Prävalenz von Unfruchtbarkeit in der Weltbevölkerung.
Was ist bekannt?
Unfruchtbarkeit betrifft Millionen von Menschen weltweit. Die WHO definiert Unfruchtbarkeit als das Ausbleiben einer Schwangerschaft nach mindestens 12 Monaten regelmäßigem unverhütetem Sexualverkehr. Sie kann zu erheblichem Leid, Stigmatisierung und finanzieller Not führen und das psychische und psychosoziale Wohlbefinden der Betroffenen einschränken.
Materialien und Methoden:
Review und Metaanalyse weltweit erhobener Studien zur zur Prävalenz der Infertilität (Januar 1990- März 2021). Die WHO unterscheidet zwischen fünf Weltregionen.
Ergebnisse:
Von 12241 Studien erfüllten 133 die Einschlusßkriterien.
Lifetime Prävalenz (Anteil der Personen, die jemals in Ihrem Leben Unfruchtbarkeit erlebt haben): 17,5%
Period Prävalenz (Personen, die Unfruchtbarkeit innerhalb einer Dauer von 12 Monaten erlebt haben): 12,6%
Das Studiendesign ist heterogen, die Anwendung der Definition zur Sterilität
nicht einheitlich. Es resultiert ein großer Range der Prävalenz.
Die Daten zeigen, dass mehr Studien in Weltregionen mit einem höheren medizinischem Standard durchgeführt werden: die meisten Studien stammen aus Europa, die wenigsten aus `South-East- Asia` (u.a.Bangladesh, Bhutan, Indien, Indonesien).
Persönliches Fazit:
Exakte Daten zur weltweiten Prävalenz zu ermitteln, ist infolge uneinheitlicher Anwendungen der Definition der Sterilität, heterogener Studiendesigns und unterschiedlichen Studienfrequenz in den einzelnen Weltregionen herausfordernd.
Dennoch lassen die Daten den Schluss zu, dass Unfruchtbarkeit unabhängig vom ökonomischen Standard des Landes weltweit eine große gesundheitliche Herausforderung darstellt. Ursachen sind regional unterschiedlich: STD sind in Ländern mit niedrigem Einkommen häufiger ursächlich; in Ländern mit hohem Einkommen ist es das höhere Durchschnittsalter der Frauen. Viele Betroffene haben aufgrund der hohen Kosten und der regional unterschiedlichen Verfügbarkeit keinen Zugang zu Kinderwunschbehandlungen.
Mehr Fokussierung auf Prävention durch Aufklärung über Ursachen und die Entwicklung niedrigschwelliger Behandlungsmöglichkeiten könnten vielen Betroffenen helfen.

Dr. Anja Mutz
Reproduktionsmedizinerin
Kinderwunschzentrum am Potsdamer Platz
Leipziger Platz 7
10117 Berlin
Tel: 030 200 89 500
mutz@kinderwunsch-potsdamerplatz.de
Download (pdf-Datei 323 KB)
Aktualisierung: 02.05.2023
Artikel des Monats (März 2023)
Einsatz und Management von Immuncheckpointinhibitor-Therapien
T. Bartl, B. Schmalfeldt, J. Sehouli, K. Pietzner
Frauenarzt 2/2023, S.74
Abstract:
Die Zulassung von Checkpointinhibitoren (CPIs) hat in den vergangenen Jahren einen Paradigmenwechsel in der Behandlung einer Vielzahl solider Tumoren bewirkt. Während CPIs für andere Tumorentitäten wie das metastasierte Melanom und das nicht-kleinzellige Bronchialkarzinom mittlerweile in die Erstlinientherapie aufgerückt sind, steht diese Substanzklasse der gynäkologischen Onkologie erst seit 2021 außerhalb klinischer Studien zur Verfügung (1, 2). Eindrucksvolle Daten zur klinischen Wirksamkeit eröffnen für das bislang nur schwer therapierbare rezidivierte Endometrium- bzw. rezidivierte oder fortgeschrittene Zervixkarzinom vielversprechende therapeutische Möglichkeiten, jedoch stellen CPIs behandelnde GynäkoonkologInnen angesichts spezifischer immunvermittelter Nebenwirkungen dieser Substanzklasse auch vor klinische Herausforderungen.

PD Dr. med. Klaus Pietzner
Oberarzt
Klinik für Gynäkologie
Download (pdf-Datei 469 KB)
Aktualisierung: 14.03.2023
Artikel des Monats (Februar 2023)
Validation of a functional Pyelocalceal Renal Model for the Evaluation of Renal Calculi Passage While Riding a Roller Coaster
Validierung eines funktionellen Nierenmodells zur Erprobung von Nierensteinabgängen während einer Achterbahnfahrt
Mitchell MA and Wartinger DD
J Am Osteopath Assoc. 2016; 116 (10): 647-652
Hintergrund dieser Arbeit ist die Annahme, dass es bei bestimmten Aktivitäten von Patienten mit Nierensteinen zum Steinabgang kommt. Die Inzidenz von Nierensteinen ist hoch, denn jedes Jahr suchen ca. 300.000 Patienten in den USA wegen einer Kolik die Notaufnahme auf. Die Häufigkeit, im Laufe des Lebens, Nierensteine zu bekommen, ist bei Männern schätzungsweise 11%, bei Frauen ungefähr 6%. Gerade Nierensteine mit einem Durchmesser von mehr als 6mm haben ohne Intervention nur eine 1% Chance, spontan abzugehen.
Methodik: In dieser Studie wurde als Aktivitätsintervention die Achterbahnfahrt im Disneyland Orlando getestet, um die Steinpassage ins Nierenbecken zu simulieren. Über einen langen Zeitraum berichteten Patienten in dem stadtnahen Krankenhaus, dass es nach Besuch des Freizeitparks mit Nutzung der Achterbahn zum kurativen Steinabgang kam. Ein bereits zuvor publiziertes renales Nierenmodell, das aus Silikon gefertigt wurde und auf computertomographischen Aufnahmen von Patienten basiert, wurde zur Simulation genommen. Das durchsichtige Modell, das genau den oberen, mittleren und unteren Nierenkelch beinhaltet, sollte als Anatomie-äquivalentes Modell dienen. 3 verschiedene Calciumoxalatsteine mit einem Volumen von 4,5mm³, 13,5mm³ und 64,6mm³ kamen hierbei zur Anwendung und wurden im oberen, mittleren und unteren Kelch in unterschiedlichen Versuchsreihen positioniert. Die Achterbahnfahrt dauerte bei maximaler Geschwindigkeit von 35 Meilen pro Stunde 2 Minuten und 30 Sekunden. Die Achterbahn enthält scharfe Kurven und großes Gefälle, aber keine Überkopfabschnitte.
In der Versuchsreihe von insgesamt 60 Fahrten wurde der Steinabgang in Abhängigkeit der 3 Stein-Größen 4,5mm³, 13,5mm³ und 64,6mm³, der Position im Nierenkelch (oben, Mitte, unten) und der Sitzposition in den Achterbahnwagen (vorne, Reihe 1-7, versus hinten, Reihe 13-15) getestet.
Ergebnisse: Die Passage der Nierensteine war unabhängig der Größe aus dem oberen Kelch-System am Günstigsten, nämlich 22,2%, wenn man in der Achterbahn vorne saß, aber 100%, wenn man hinten Platz nahm. Bei Steinposition am unteren Nierenkelchpol reduzierte sich der Steinabgang auf 11% bei vorderer Sitzposition, auf 40% beim hinten Sitzen. Insgesamt passierten 16,7% aller Steine aller Volumina die Kelche vorne versus 63,9% hinten.
Diskussion/ Schlussfolgerung: Diese Studie wurde konzipiert, da es in der Laienpresse Fallbeschreibungen von Steinabgängen beim Bungee-Jumping oder Achterbahnfahrten bereits gab. Auch hier machte das Team aus Orlando/ Florida die Erfahrung, dass Patienten nach Besuch des Disneylands und vor allen Dingen nach Benutzung der Achterbahnfahrt vom spontanen Steinabgang berichteten. Die Ergebnisse unterstreichen die reale Möglichkeit der spontanen Passage der Nierensteine, insbesondere, wenn die Steine im oberen Kelch liegen, wahrscheinlich bedingt durch die Schwerkraft. Dies wird auch in der Praxis geschildert. Die Position im hinteren Wagon beim Achterbahnfahren hat eine bessere Wirkung auf die Steinmobilität ins Nierenbecken. Die Diskussion geht sogar dahin, dass Frauen mit Nierensteinen, die schwanger werden wollen, vor der in den USA üblichen Calcium- und Vitamin-D-Einnahme Achterbahn fahren könnten, um vor der Schwangerschaft eine bessere Ausgangsposition zu haben. Als Schwäche der Studie thematisieren die Autoren, dass hier nur eine Simulation erfolgte und keine echten Patienten getestet wurden. Des Weiteren beschränkt sich diese Untersuchung nur auf genau diese Achterbahn im Disneyland/ Orlando. Aber dieses Silikonmodell war geeignet, akkurat, entsprechend den klinischen Erfahrungen, Steinpassagen in Abhängigkeit der Position zu reproduzieren.

Prof. Dr. Lars Hellmeyer
Chefarzt der Klinik für Geburtsmedizin und Gynäkologie
Vivantes Klinikum am Friedrichshain
Download (pdf-Datei 44 KB)
Aktualisierung: 15.02.2023
Artikel des Monats (Januar 2023)
Schwangerschaftsrate und Schwangerschaftsoutcome bei Ratsuchenden mit und ohne BRCAMutation -
Daten aus einem FBREK-Zentrum
Susan Friedrich1, Nanette Kalmbach1, Robert Röhle2, Christine Olbrich1, Julia Kußmaul1, Benedikt Zang1, Anna Tatzber1, Jens-Uwe Blohmer1, Dorothee Speiser1
1 Klinik für Gynäkologie und Brustzentrum, Charité-Universitätsmedizin Berlin
2 Institut für Biometrie und Klinische Epidemiologie, Charité-Universitätsmedizin Berlin
Präsentiert auf dem 64. Kongress der Gesellschaft für Gynäkologie und Geburtshilfe, 12.-15. Oktober 2022, München und ausgezeichnet mit einem Posterpreis
⇒ zum Poster
Zielsetzung
Ein Überblick über Schwangerschaftsraten und -outcomes bei BRCA-Mutationsträgerinnen im Vergleich zu Nicht-Mutationsträgerinnen soll helfen, Frauen mit genetischem Krebsrisiko bei der Erfüllung ihres Kinderwunsches umfassend zu beraten. Die Studie wurde vor dem Hintergrund durchgeführt, dass Frauen mit einer pathogenen Variante in BRCA vermutlich eine geringere ovarielle Reserve aufweisen.1
Materialien und Methoden
Untersucht wurden 229 Frauen, von denen bei 166 (72%) eine pathogene Veränderung in BRCA im FBREK-Zentrum der Charité detektiert wurde. Als Vergleichsgruppe wurden Daten von 63 Frauen ohne pathogene Variante in BRCA analysiert, die zum Zeitpunkt der Datenerfassung zwischen 18 und 80 Jahre alt waren.
Es wurde ein retrospektiver Fragebogen zur digitalen Erfassung von Schwangerschaftsraten, Schwangerschaftskomplikationen und Schwangerschaftsoutcomes entwickelt.
Ergebnisse
Der Anteil Nullipara beträgt bei Mutationsträgerinnen 37,1% und bei Frauen ohne Mutation 25,8%. Frauen mit BRCA-Mutation haben ein 0,35fach erhöhtes Risiko kinderlos zu sein (p=0,006; 95% KI: 0,16-0,74). Der Einfluss der pathogenen Variante auf die Rate an Schwangerschaftskomplikationen (p=0,09; 95% KI: 0,9-6,4) und Frühgeburtlichkeit (p=0,1; 95% KI: 0,93-1,1) ist statistisch nicht signifikant.
6,6% der Frauen mit pathogener Variante in BRCA nahmen zur Erfüllung ihres Kinderwunsches die Hilfe eines Kinderwunschzentrums in Anspruch. Im Vergleich dazu stellten sich dort nur 1,6% der Frauen ohne BRCA-Mutation aus dem Vergleichskollektiv vor (p=0,1).
Zusammenfassung
Die vorliegende Studie liefert Hinweise darauf, dass Frauen mit pathogener Variante in BRCA häufiger reproduktionsmedizinische Unterstützung benötigen und eher kinderlos sind. Schwangerschaftskomplikationen hingegen treten nicht häufiger bei Frauen mit BRCA-Mutation im Vergleich zu Nicht-Mutationsträgerinnen auf. Diese Ergebnisse sollten in größeren Kohortenstudien vor dem Hintergrund des in der Literatur beschriebenen geringeren AMH-Levels bei BRCAMutationsträgerinnen2 untersucht werden.
1 Oktay, Kutluk et al. “Association of BRCA1 mutations with occult primary ovarian insufficiency: a possible explanation for the link between infertility and breast/ovarian cancer risks.” Journal of clinical oncology vol. 28,2 (2010): 240-4.
2 Gasparri, Maria Luisa et al. “Ovarian reserve of women with and without BRCA pathogenic variants: A systematic review and meta-analysis.” Breast) vol. 60 (2021): 155-162.

Prof. Dr. med. Dorothee Speiser
Stv. Klinikdirektorin
Klinik für Gynäkologie mit Brustzentrum
Leiterin des Zentrums Familiärer Brust- und Eierstockkrebs
CHARITÉ – Universitätsmedizin Berlin
Charitéplatz 1 | 10117 Berlin
Download (pdf-Datei 880 KB)
Aktualisierung: 24.01.2023
Artikel des Monats (Dezember 2022)
Freude über das Kind - Sorge um seine Gesundheit
Was leisten vorgeburtliche Untersuchungen?
Führt nicht-invasives Screening auf Trisomien zu höheren Abbruchraten?
Der nicht invasive pränatale Screeningtest (NIPT) auf die Trisomien 13, 18 und 21 ist am 1.7.2022 in den Katalog der gesetzlichen Krankenkassenleistungen aufgenommen worden. NIPT gehört nicht zu den allgemein empfohlenen Vorsorgeuntersuchungen in der Schwangerschaft und soll nur dann von GKV erstattet werden, wenn die Schwangere und ihre Ärztin oder Arzt nach einer fachgebundenen genetischen Beratung gemeinsam entschieden haben, dass der Test in der konkreten Situation der Schwangeren für sie sinnvoll ist. Die entstandene Situation, dass NIPT nur in begründeten Einzelfällen eingesetzt werden soll, die Indikationsstellung sich aber nicht an Risikoschwellen orientieren soll, wird von vielen Kollegen als schwammig und verunsichernd empfunden.
Die Inanspruchnahme aller vorgeburtlichen Untersuchungen ist freiwillig.
Jede Schwangere hat ein Recht auf Nichtwissen.
Daher ist vor NIPT eine ausgewogene und ergebnisoffene Beratung der Schwangeren im Kontext der weiteren diagnostischen Möglichkeiten der Mutterschaftsvorsorge als Voraussetzung für ein informiertes Einverständnis sicherzustellen.
Einen steigenden Druck auf Eltern, den GKV-Test durchführen zu lassen und dadurch Trisomie -21 Feten noch stärker als bisher vor der Geburt "auszusortieren" wird von zahlreichen Kritikern befürchtet.
Wird durch die Einführung des NIPT als Leistungsinhalt der gesetzlichen Krankenkassen der Lebenswert von Menschen mit Down -Syndrom infrage gestellt und geraten Familien, die sich für ein Kind mit Behinderung entscheiden, noch stärker als bisher unter Rechtfertigungsdruck. Vielfach wird befürchtet, dass die nicht invasive Pränataldiagnostik von der Ausnahme zur Routineanwendung werden könnte, zu vermehrten Belastungen für werdende Eltern sowie zu mehr Schwangerschaftsabbrüchen führt.
Die Pränataldiagnostik wird spätestens dann ein wichtiges Thema wenn Paare ein Kind bekommen möchten, in deren Familien bereits schwerwiegende vererbbare Erkrankungen oder Fehlbildungen bei Neugeborenen aufgetreten sind. Das gleiche gilt, wenn sich Hinweise auf derartige Entwicklungsstörungen während einer Schwangerschaft ergeben.
Paare sollten daher informiert werden, welche Untersuchungen und Tests es gibt, welche Erkrankungen sich dadurch mit welcher Zuverlässigkeit entdecken lassen, und welche Risiken die Untersuchungen und Tests selbst bergen. Weiter ist zu erörtern, welche Ausprägung etwaige Entwicklungsstörungen haben können und in welchen Ausmass sie das Leben der Eltern und des Kindes überhaupt beeinträchtigen. Und schließlich sollten diese Aspekte auch vor dem Hintergrund der Lebensziele des Paares, ihrer Wertvorstellungen und ihrer Einbindung in religiöse und gesellschaftliche Normen diskutiert werden.
Besonders wichtig ist es auch, darüber zu sprechen, wie Paare im Falle ungünstiger Untersuchungsergebnisse weiter vorgehen können und wollen.
Sich zwischen Austragen des Kindes und einer Abtreibung zu entscheiden zu müssenmöglicherweise noch unter Zeitdruck-ist mit enormen seelischen Belastungen verbunden.
Werdende Eltern sollten über diese Zusammenhänge und Konsequenzen Bescheid wissen und sich dann bewusst entscheiden, ob für sie das Risiko einer möglichen Behinderung bei ihrem ungeborenen Kind so schwer wiegt, dass sie die Belastungen und Gefährdungen aus einem Verfahren der Pränataldiagnostik in Kauf nehmen möchten.
Es bleibt zu hoffen, dass mehr Frauen ein Screening in Anspruch nehmen, die grundsätzlich eine Schwangerschaft mit einem Kind mit Down-Syndrom akzeptieren. Da ist eine wesentliche Aufgabe der betreuenden Gynäkologen durch die Beratungsleistung.
In jedem Fall gilt daher-keine Pränataldiagnostik ohne vorherige Beratung!

Dr. Katrin Trenkler-Kühling
- Niedergelassene Frauenärztin -
Gertrauden Str.18
10179 Berlin
Download (pdf-Datei 75 KB)
Aktualisierung: 05.12.2022
Artikel des Monats (November 2022)
Evaluation einer möglichen ambulant operativen Versorgung von Mammakarzinomen aus Betroffenensicht
Emel Ertürk1, Robert Roehle2, Jens-Uwe Blohmer1, Maria Margarete Karsten1
1 Klinik für Gynäkologie und Brustzentrum, Charité Universitätsmedizin Berlin, Berlin, Deutschland
2 Institut für Biometrie und Klinische Epidemiologie, Charité Universitätsmedizin Berlin, Berlin, Deutschland
Zielsetzung: Evaluation der Betroffenensicht hinsichtlich einer ambulant operativen Mammamkarzinombehandlung
Methodik: 365 Patientinnen des Brustzentrums der Charité, die im Vorfeld Ihrer Brustkrebsoperation zu ihrer Einstellung hinsichtlich des ambulanten Operationsmodus befragt wurden, erhielten postoperativ nochmals eine digitale Befragung zu ihrer Bereitschaft gegenüber eines solchen Vorgehens (Befragungszeitraum April-Juni 2021). Im Fokus lagen die hierfür benötigten ambulanten Versorgungsstrukturen und postoperativen Bedürfnisse der Patientinnen.
Ergebnisse: Insgesamt 167/365 (46%) Fragebögen wurden vollständig beantwortet und in die Auswertung aufgenommen. Eine ambulante Versorgung konnten sich 44/167 (26%) der Patientinnen vorstellen. Im Vergleich zu der Gruppe der Patientinnen, welche eine stationäre Versorgung bevorzugen würden (STAT), waren diese Patientinnen (AMB) im Durchschnitt zwei Jahre jünger (STAT 54 Jahre vs. AMB 52,3), wurden häufiger brusterhaltend operiert (STAT 66% vs. AMB 80%) und waren einer postoperativen digitalen Kommunikation statt einer Vorort-Visite offener gegenüber (STAT 18% vs. AMB 82%). Die telefonische Beratung war hierbei die präferierte Kontaktmöglichkeit (Telefon 97x/ Videotelefonat 76x/ E-Mail 35x angegeben).
Als Vorteile der ambulanten Operation wurde mit 96/190 (51%) am häufigsten die geringere emotionale Belastung und mit 64/190 (34%) die stärkere Unterstützung durch das soziale Umfeld genannt. Als Nachteile benannten die Befragten mit 149/401 (37%) am häufigsten die Unsicherheit im Umgang mit Komplikationen sowie der Wundversorgung 120/401 (30%).
Zusammenfassung: Die Ergebnisse dieser Befragung zeigen, dass jede vierte befragte Patientin die ambulant operative Versorgung einer stationären vorziehen würde. In Hinblick auf die patientenzentrierte Weiterentwicklung der Behandlung von Mamma-Ca, ist es somit wichtig, sich auch mit dem Angebot des ambulanten Operierens weiterhin intensiv auseinanderzusetzen. Die in dieser Studie herausgearbeiteten Ergebnisse können einen ersten Anstoß für weitere klinische Erhebungen liefern.
Präsentiert auf dem 64. Kongress der Gesellschaft für Gynäkologie und Geburtshilfe, 12.-15. Oktober 2022, München, Deutschland, empfohlen durch Frau Dr. Emine Yüksel
⇒ zum Poster

Dr. med. Emine Yüksel
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Aktualisierung: 21.11.2022
Artikel des Monats (Mai 2022)
Gesundheitsversorgung türkisch-deutscher Patientinnen:
Integration wirkt auf Schmerzempfinden und kognitives Wohlbefinden
Peri Yüksel, Emine Yüksel
gynäkologie + geburtshilfe 2022; 27 (2)
Abstract: Der kulturelle Anpassungsprozess hat für die Gesundheit von Patientinnen mit Migrationshintergrund wesentliche Bedeutung. Ein gleichberechtigter Zugang zu Sozialsystemen, Ressourcen und Bildung fördert das Zugehörigkeitsgefühl in die Aufnahmegesellschaft. Gruppenzugehörigkeit wiederum verringert selbstberichtete Schmerzen. In diesem Beitrag werden die selbstberichtete Gesundheit und Akkulturation türkisch-deutscher Frauen, ihre wahrgenommenen körperlichen Schmerzen und ihr subjektives kognitives Wohlbefinden im Kontext der Gruppenzugehörigkeit thematisiert.

Dr. med. Emine Yüksel
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Download (pdf-Datei 187 KB)
Aktualisierung: 24.05.2022
Artikel des Monats (März 2021)
Prediction of Preeclampsia-Related Adverse Outcomes With the sFlt-1 (Soluble fms-Like Tyrosine Kinase 1)/PlGF (Placental Growth Factor)-Ratio in the Clinical Routine: A Real-World Study
Lisa Antonia Dröge, Frank Holger Perschel, Natalia Stütz, Anna Gafron, Lisa Frank, Andreas Busjahn, Wolfgang Henrich, Stefan Verlohren
Hypertension. 2021 Feb;77(2):461-471. doi: 10.1161/HYPERTENSIONAHA.120.15146. Epub 2020 Dec 7.
Hintergrund
Die Zeichen und Symptome der Präeklampsie sind vielfältig, so dass in der klinischen Routine nicht nur ein sicherer Test zur Diagnose der Schwangerschaftserkrankung benötigt wird, sondern vor allem eine sensitive und spezifische Vorhersage präeklampsiebedingter maternaler (Nierenversagen, HELLP-Syndrom, Lungenödem, disseminierte intravasale Gerinnung, intrazerebale Blutung, Tod) und kindlicher (Entbindung vor 34 SSW wegen PE/IUGR, RDS, nekrotisierende Enterokolitis, intraventrikuläre Blutung, Plazentalösung, Versterben des Kindes -7 Tage post natum) Komplikationen wünschenswert ist.
Abstract
Die retrospektive real-world-Studie untersuchte den klinischen Nutzen des sFlt-1 (lösliche fms-ähnliche tyrosinekinase)/ PlGF (Plazentarer Wachstumsfaktor) Quotienten allein oder in Kombination mit anderen klinischen Tests, um schwere maternale oder kindliche präaklampsiebedingte Komplikationen vorherzusagen.
Bei Frauen, die sich mit Zeichen und Symptomen einer Präeklampsie vorstellten, evaluierten wir die cut-off Werte des sFlt-1/PlGF Quotienten von 38 und 85 und integrierten diese in ein Multimarkermodell. Von 117 Patientinnen entwickelten 322 (28.8%) maternale oder fetale PE-assoziierte Komplikationen, Patientinnen mit entsprechenden Komplikationen hatten einen medianen sFlt-1/PlGF Quotienten von 177 (IQR 54-362) vs. 14 (IQR 4-64) ohne präeklampsiebedingte Komplikationen. Die Risikostratifizierung in einen Hoch-(>85), Intermediär-(38-85), und Niedrigrisikobereich (<38) zeigte eine signifikant verkürzte Zeit bis zur Entbindung (4 versus 8 versus 29 Tage). Die Zusammenführung aller klinischen Parameter in ein Multimarkermodell zur Prädiktion der Komplikationen führt zu einer Area under the Curve (AUC) von 88.7% mit einer Sensitivität, Spezifität und negativ prädiktivem Wert (NPV) von 80.0%, 87.3%, 75.0% und 90.2%. Die AUC des sFlt-1/PlGF Quotienten allein lag bei 85.7%, wie erwartet waren die Messung von Blutdruck und Proteinurie der sFlt-1/PlGF Messung mit einer AUC von 69% signifikant unterlegen.
Insgesamt führte die Integration von klinischen Parametern mit Biomarkern zu einer verbesserten Vorhersage präeklampsiebedingter maternaler und fetaler Komplikationen.

Dr. med. Lisa Antonia Dröge
Oberärztin
Klinik für Geburtsmedizin
Campus Charité Mitte
Charité – Universitätsmedizin Berlin
Charitéplatz 1
10117 Berlin
Tel.: +49 30 450 664 073
Fax: +49 30 450 564 901 / 7564 921
lisa-antonia.droege@charite.de
Download (pdf-Datei 194 KB)
Aktualisierung: 01.03.2021
Artikel des Monats (Dezember 2020)
Lösliches Hitzeschockprotein 27 im Blutserum ist ein nicht-invasiver prognostischer Biomarker für Eierstockkrebs
Dominique Könsgen, Gerd Klinkmann, Anne Kaul, Karoline Diesing, Jalid Sehouli, Ioana Braicu, Ariane Sümnig, Holger H H Erb, Matthias B. Stope, Alexander Mustea
Eur J Obstet Gynecol Reprod Biol . 2020 Okt 21;255:154-159.doi: 10.1016/j.ejogrb.2020.10.044.
Abstract
Ziele: Eierstockkrebs (OC) ist die häufigste Todesursache in der gynäkologischen Onkologie, die in erster Linie durch begrenzte prognostische und therapeutische Möglichkeiten verursacht wird. Das Hitzeschockprotein 27 (HSP27) gilt als prominenter Faktor in OC und spielt eine zentrale Rolle bei Krebsprogressionsmaschinen wie der Therapieresistenz. Daher kann HSP27 einen geeigneten Biomarker für die OC-Diagnose, Prognose und Therapiereaktion darstellen.
Materialien & Methoden: Die extrazellulären HSP27-Spiegel wurden durch enzymgebundenen Immunsorbent-Assay (ELISA) in Serumproben von OC-Patienten (n = 242) und im Vergleich zu einer nicht-bösartigen Kontrollgruppe ohne Krebsvorgeschichte (n = 200) gemessen. Korrelationen zwischen Serumspiegeln von HSP27 und klinischen pathologischen Parametern wurden durch bivariate Analyse analysiert. Überlebensanalysen wurden durch Kaplan-Meier-Test durchgeführt.
Ergebnisse: Diese Studie zeigte, dass der Proteinspiegel von HSP27 im Blutserum von gesunden Frauen und OC-Patienten vergleichbar ist. Die HSP27-Spiegel korrelieren jedoch signifikant mit dem Volumen von Aszites, der Resttumormasse und dem Alter bei der ersten Diagnose bei OC-Patienten. Insbesondere zeigen erhöhte HSP27-Spiegel ein signifikant höheres Gesamtüberleben.
Schlußfolgerung: Zusammengenommen zeigen unsere Ergebnisse, dass hohe Konzentrationen von zirkulierendem HSP27 im Serum mit einem verbesserten Gesamtüberleben von OC-Patienten verbunden sind. Obwohl die Funktionalität des abgesonderten HSP27 noch unklar ist, stellen die Serumspiegel von HSP27 einen vermeintlichen nicht-invasiven prognostischen Biomarker-Kandidaten für die OC-Progression dar.

Dr. med. Emine Yüksel
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Download (pdf-Datei 191 KB)
Aktualisierung: 11.12.2020
Artikel des Monats (Juli 2019)
Die Gesundheit von Kindern nach IVF
Sine Berntsen, Viveca Söderström-Anttila, Ulla-Britt Wennerholm, Hannele Laivuori, Anne Loft, Nan B. Oldereid, Liv Bente Romundstad, Christina Bergh und Anja Pinborg
Human Reproduction Update, 25 (2): 137-158, 2019
Hintergrund:
Mittlerweile sind etwa 8 Mio. Kinder nach der IVF-/ICSI-Methode geboren. Diese Kinder haben vermehrt Auffälligkeiten, so dass die Frage im Vordergrund steht: Sind diese Auffälligkeiten eher in der Subfertilität des Paares begründet oder durch die Behandlung bedingt?
Der Artikel gibt einen Überblick über das bisherige Wissen.
Abstrakt:
2-6% aller Geburten in Europa stammen aus IVF-/ICSI-Behandlungen. Bisher war es Standard, zwei oder mehr Embryonen zu übertragen, um eine adäquate Schwangerschafts- und Geburtenrate zu haben. Die Folgen waren aber erhöhte Frühgeburtenraten mit entsprechenden Auffälligkeiten der Kinder (als Resultat der Frühgeburten) sowie die medizinischen und psychischen Belastungen der Mütter. Daher hat sich die Praxis des elektiven Einzel-Embryotransfers durchgesetzt, um Mehrlingsgeburten möglichst zu vermeiden. Positive Konsequenz dessen sind, dass die perinatalen Risiken gemindert werden und die Gesundheit aller Betroffenen risikoärmer wird.
Der Review beschäftigt sich mit der Frage, ob die erhöhten Gesundheitsrisiken mit den intrinsischen, maternalen und paternalen Faktoren der Subfertilität zusammen hängen oder mit der ART-Behandlung als solcher.
Obwohl die Risiken von Einlingsgeburten deutlich geringer sind, ist jedoch das perinatale Outcome verschlechtert gegenüber den spontan gezeugten Kindern - auch was Einlinge angeht. Der frische Embryotransfer ist assoziiert mit einem höheren Risiko für SGA-Babies, niedriges Geburtsgewicht und vorzeitiger Entbindung, während der Embryotransfer von eingefrorenen Embryonen assoziiert ist mit large-for-gestational age babies und Präeklampsie.
ICSI ist wahrscheinlich assoziiert mit einem höheren Risiko an Geburtsdefekten, möglicherweise als Resultat der schlechten Samenqualität.
Die Eizellspende ist assoziiert mit einem höheren Risiko für SGA-Babies und Präeklampsie.
Es gibt Hinweise, dass langfristig möglicherweise ein erhöhter Blutdruck und kardiovaskuläre Probleme bei den Kindern nach ART auftreten können. Die Daten zu Malignomen der Kinder sind beruhigend, ebenso die Hinweise auf die weitere psychische Entwicklung der Kinder.
Die Labortechniken in ART können eine Rolle spielen, da verschiedene Kulturmedien möglicherweise einen Einfluss haben auf das Geburtsgewicht und das Wachstumsverhalten der Kinder. Die Kultur bis zum Blastozystenstadium (Tag 5-Embryo) ist assoziiert mit vorzeitiger Geburt.
Zusätzlich haben Kinder nach ART veränderte epigenetische Profile, die möglicherweise die beobachteten Veränderungen erklären können.
Eine größere Herausforderung in der Wissenschaft ist die Ursachenfindung für dieses veränderte perinatale Outcome. Wenn man Studien von Geschwistern einbezieht (wobei eines von den Geschwistern nach ART-Behandlung entstanden ist und eines der Geschwister spontan gezeugt wurde), dann haben ART-Einlinge immer noch ein leicht verschlechtertes Outcome, so dass man die Schlussfolgerung ziehen kann, dass sowohl der Hintergrund der Subfertilität des Paares als auch die Behandlung diese Unterschiede erklären kann.
Persönliche Schlussfolgerung:
Aufgrund dieser Ergebnisse erscheint es in jedem Fall sinnvoll, auch bei subfertilen Paaren eine spontane Schwangerschaft zu ermöglichen (z.B. durch die Operation von vorhandener Endometriose) als auch das am wenigsten invasive Sterilitätsverfahren zu wählen, was aber trotzdem eine gute Geburtenrate haben sollte.

Prof. Dr. Heribert Kentenich
Fertility Center Berlin
Spandauer Damm 130, Haus 14
14050 Berlin
Tel. 030 2332081 10
Fax 030 2332081 19
E-Mail: kentenich@fertilitycenterberlin.de
Download (pdf-Datei 435 KB)
Aktualisierung: 10.07.2019
Artikel des Monats (April 2019)
Der vaskuläre endotheliale Wachstumsfaktor-Rezeptor 2 (VEGFR2) korreliert mit dem Langzeitüberleben bei Patienten mit fortgeschrittenem serösem Ovarialkarzinom (HGSOC):
eine Studie des Tumor Bank Ovarian Cancer (TOC) -Konsortiums.
Guan J, Darb-Esfahani S, Richter R, Taube ET, Ruscito I, Mahner S, Woelber L, Prieske K, Concin N , Vergote I, Van Nieuwenhuysen E, Achimas-Cadariu P, Glajzer J, Woopen H, Stanske M, Kulbe H, Denkert C, Sehouli J, Braicu EI
Guan J, et al. J Cancer Res Clin Oncol. 2019.
Ziel:
Der Einfluss der Angiogenese auf das Langzeitüberleben von Patienten mit hohem serösem Ovarialkarzinom (HGSOC) bleibt unklar. In dieser Studie wurde untersucht, ob angiogene Marker in einer großen Kohorte aufeinander abgestimmter fortgeschrittener HGSOC-Gewebeproben mit dem progressionsfreien Überleben (PFS) von 5 Jahren korrelierten.
Methodik:
Tumorproben von 124 primären HGSOC-Patienten wurden retrospektiv im Ovarial Cancer Tumor Bank (http://www.toc-network.de) gesammelt. Alle Patienten befanden sich in fortgeschrittenen Stadien (FIGO Stadium III-IV). Kein Patient hatte eine Anti-Angiogenese-Therapie erhalten. Die Kohorte enthält 62 Langzeitüberlebende und 62 Kontrollen, die mit dem Alter und postoperativen Tumorrückständen übereinstimmen. Langzeitüberlebende wurden als Patienten ohne Rückfall innerhalb von 5 Jahren nach Ende der Erstlinien-Chemotherapie definiert. Bei den Kontrollen handelte es sich um Patienten, die innerhalb von 6-36 Monaten nach der Erstbehandlung an einem ersten Rückfall litten. Die Proben wurden auf immunhistochemische Expression des vaskulären endothelialen Wachstumsfaktors (VEGF) A und des VEGF-Rezeptors 2 (VEGFR2) untersucht. Die Expressionsprofile von VEGFA und VEGFR2 wurden zwischen den beiden Gruppen verglichen.
Ergebnisse:
Es wurde eine signifikante Korrelation zwischen der Expression von VEGFA und VEGFR2 beobachtet (p <0,0001, Spearman-Koeffizient 0,347). Eine hohe Expression von VEGFR2 (VEGFR2high) wurde häufiger bei Langzeitüberlebenden (77,4%, 48/62) als bei Kontrollen (51,6%, 30/62, p = 0,001) festgestellt, unabhängig von der FIGO-Stufe und der VEGFA-Expression in Multivariaten Analyse (p = 0,005). VEGFR2high wurde bei Frauen mit PFS ? 10 Jahren (p = 0,001) unter allen 124 Patienten am häufigsten gefunden. Es wurde jedoch kein signifikanter Zusammenhang zwischen VEGFA-Expression und 5-Jahres-PFS (p = 0,075) festgestellt.
Schlussfolgerungen:
VEGFR2-Überexpression korrelierte signifikant mit Langzeit-PFS bei HGSOC-Patienten, unabhängig von Alter, FIGO-Stadium, Tumorrest und VEGFA-Expression.

Dr. med. Emine Yüksel
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Download (pdf-Datei 56 KB)
Aktualisierung: 01.04.2019
Artikel des Monats (März 2019)
RESPONDER - diagnosis of pathological complete response by vacuum-assisted biopsy after neoadjuvant chemotherapy in breast Cancer - a multicenter, confirmative, one-armed, intra-individually-controlled, open, diagnostic trial.
Heil J, Sinn P, Richter H, Pfob A, Schaefgen B, Hennigs A, Riedel F, Thomas B, Thill M, Hahn M, Blohmer JU, Kuemmel S, Karsten MM, Reinisch M, Hackmann J, Reimer T, Rauch G,, Golatta M.
BMC Cancer 18(1):851 · December 2018
Der vorgeschlagene Artikel des Monats ist insofern besonders, als dass hier noch keine ausgewerteten Daten vorgestellt werden, sondern das sehr wichtige und ehrgeizige Projekt des RESPONDER-Trials vorgestellt wird. Die Rekrutierung an den teilnehmenden Zentren sollte unbedingt gefördert werden.
Hintergrund:
Die Neoadjuvante Chemotherapie (NACT) ist eine zentrale Säule in der multidisziplinären Therapie bei Brustkrebs. Immerhin können, je nach Tumorbiologie, pathologische Komplettremissions (pCR)-Raten von bis zu 60% der Patienten erreicht werden. Die pCR-Rate ist ein prognostisch wichtiger Faktor, daher sollte eine NACT auch den zunehmend älteren, und somit womöglich schlechter operablen, Brustkrebspatienten angeboten werden - wie zum Beispiel im Artikel des Monats 03/2018 gezeigt (von Waldenfels et. al. Outcome after neoadjuvant chemotherapy in elderly breast cancer patients). Nichtsdestotrotz ist die präoperative Bildgebung und Bestätigung dieser Komplettremission limitiert. Aufgrund dieser diagnostischen Unsicherheit ist die Operation nach NACT unumgänglich - entweder um den Resttumor zu entfernen oder um die pCR zu bestätigen. Die RESPONDER-Studie soll die Genauigkeit einer vakuum-assistierten Biopsie (VAB) als diagnostisches Tool zum Nachweis einer pCR vor OP evaluieren.
Methoden:
Diese Studie ist als offene, einarmige, intra-individuell-kontrollierte Multicenter-Studie angelegt. Es werden 600 Patienten an 21 Zentren in Deutschland rekrutiert. Es wird eine sonographie- oder mammographie-gestützte VAB vor leitliniengerechter Standardtherapie durchgeführt. Das Design ist darauf ausgelegt zu beweisen, dass die falsch-negativ Rate der VAB unter 10% liegt.
Diskussion:
Bei steigenden pCR Raten stellt sich zunehmend die Frage nach der Notwendigkeit einer Operation nach NACT. Um dies perspektivisch Patienten anbieten zu können, ist es zwingend notwendig einen zuverlässigen minimalinvasiven Test zur Feststellung einer pCR zu entwickeln.
Vor diesem Hintergrund sind Studien wir der RESPONDER-Trial ein sehr wichtiger Schritt für die Entwicklung der optimalen Therapie von zahlreichen Brustkrebspatienten.

Prof. Dr. med. Jens-Uwe Blohmer
Klinik für Gynäkologie & Brustzentrum Charité Campus Mitte
Luisenstraße 13
10117 Berlin
Download (pdf-Datei 379 KB)
Aktualisierung: 04.03.2019
Artikel des Monats (Januar 2019)
Definition und Entscheidungsschritte in der Bestimmung und Erfassung von Nebenwirkungen von Psychotherapie.
Linden, Michael et al.
Psychother Psych Med 2018; 68: 377-382
„…Neue chirurgische Verfahren wurden mit dem ausschließlichen Ziel entwickelt, diese Nebenwirkung (Entfernung der Brust) bestmöglich zu vermeiden. In gleicher Weise ist es derzeit intendiert, dass bei einer Expositionsbehandlung der Patient Angst und damit auch Stress und eine Beeinträchtigung des Wohlbefindens erlebt… Dennoch wäre es wünschenswert, dass die Forschung therapeutische Alternativen entwickelt, die ermöglichen, das gleiche Therapieziel zu erreichen, ohne den Patienten zu belasten…“. Die Autorengruppe um Linden hat sich eines sehr wichtigen und interessanten Themas angenommen, über das in der Vergangenheit, aber auch aktuell wenig publiziert wurde. Linden et al. (2018) schreiben (selbst-)kritisch, dass es seit über 150 Jahren eine wissenschaftlich fundierte Psychotherapie gibt, aber bisher keine „nebenwirkungsorientierte Forschungstradition und Behandlungskultur“. Derzeit liegen nur wenige, zumeist methodisch schwache Arbeiten vor, in denen, je nach Erhebungsmethode, Population und Therapieart, über Nebenwirkungsraten von 3 bis 100 %, bezogen auf alle Psychotherapie-Fälle, berichtet wird. Linden hat 2013 und 2014 eine Definition für Nebenwirkungen von Psychotherapie formuliert - Nebenwirkungen sind demnach „unerwünschte Ereignisse bezüglich der unmittelbaren Krankheitssymptomatik, des Therapieprozesses, des weiteren Lebensumfelds sowie der Krankheitsverarbeitung der Patientin…, die durch eine korrekt durchgeführte Behandlung verursacht wurden...“.
Erfassung und Einordnung von Psychotherapie-Nebenwirkungen sind komplex und umfassen mehrere Schritte, die die Autoren in dem Artikel ausführlich darstellen und erläutern. Für das Auffinden von Nebenwirkungen von Psychotherapie kann u.a. die UE-ATR-Checkliste (Unwanted Event-Adverse Treatment Reaction) herangezogen werden. Diese gibt einige Bereiche vor, die besonders bedacht werden sollten: 1. Unmittelbare Beschwerden und Krankheitssymptome (Verschlechterung, keine Verbesserung, Neuauftreten); 2. Therapieprozess (Störungen der Interaktion, Konflikten zwischen Therapeut und Patientin oder zwischen Patientinnen in der Gruppentherapien, Therapie- oder Therapeutenabhängigkeit); 3. Soziales Umfeld der Patientin (Konflikte am Arbeitsplatz, in der Familie); 4. Krankheitsbewältigung und –verständnis.
Die Autoren gehen ausführlich darauf ein, welche Nebenwirkungen als therapiebedingt einzustufen, wie diese zu erkennen sind und wie mit ihnen umgegangen werden sollte. Es wird darauf hingewiesen, dass Psychotherapie, wenn man die Daten aus den vorliegenden neueren Studien berücksichtigt, überraschenderweise zu den vergleichsweise belastenden, ja „riskanten“ Behandlungsmethoden zählt. Konsequent fragen sich Linden et al. weiter, wie viele und welche Art von Nebenwirkungen bei einer Psychotherapiemethode akzeptabel sind resp. eher dazu führen sollten, von ihr abzuraten.
Der unbedingt lesenswerte Artikel schließt mit diesem Fazit: „…Gute Therapeuten kennen und sehen ihre eigenen Nebenwirkungen und sind in der Lage, eine nebenwirkungsorientierte Behandlung durchzuführen. Sieht ein Therapeut keine Nebenwirkungen, dann kann man davon ausgehen, dass er sie übersieht…“!

Prof. Dr. med. Matthias David
Geschäftsführender Oberarzt
Klinik für Gynäkologie
Charité CVK
Download (pdf-Datei 75 KB)
Aktualisierung: 08.01.2019
Artikel des Monats (Dezember 2018)
The Case of Turkish-German-Berliners:
Access to Education Increases Acculturation and Well-Being in Adult Migrant Women
Emine Yüksel (1), Peri Yüksel (2) 1:Frauenheilkunde und Geburtshilfe, Berlin; 2:New Jersey City University (Psychology), Jersey City-NJ
P609: 62.Kongress der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe, 31.10.-3.11.2018, Berlin
Einleitung:
Aus dem 11. Lagebericht (12.12.2016) der Integrationsbeauftragten der Bundesregierung, Aydan Özoguz, geht hervor, dass etwa ein Fünftel der Menschen in Deutschland (17,1 Millionen) einen Migrationshintergrund hat. Im Vergleich zu 2014 ist die Zahl um 1,8 Mio. gestiegen. 50% dieser 17 Mio. Menschen hat einen deutschen Pass. 2015 sind rund 1.14 Mio. Menschen nach Deutschland gezogen: davon waren 45% EU-Bürger, 1/3 Asiaten und 5% Afrikaner. Wie in den Jahren zuvor ist ein Großteil der Zuwanderer EU-Bürger. Insbesondere im Bereich Bildungsteilhabe sind Fortschritte zu sehen: Abiturquote von 2010 bis 2015 von 9% auf 17% gestiegen, auch deutliches Plus bei mittleren Abschlüssen und Kita-Besuchen. Dennoch haben Migranten auf dem Arbeitsmarkt schlechtere Chancen: werden seltener zu Bewerbungsgesprächen eingeladen und sind häufiger arbeitslos. Die Zahl der Integrations-, Sprachkurse und Alphabetisierungskurse ist von 2013 bis 2015 um knapp 70% gestiegen. Eine besondere Minderheit innerhalb der Migranten ist die Gruppe aus dem muslimischen Kulturkreis. Der seit Jahren andauernde Bürgerkrieg in Syrien, Irak und anderen islamisch geprägten Ländern begünstigt ansteigende Zahlen der Asylanwärterinnen aus diesen Kulturkreisen: allein im Jahre 2015 bis zu 1 Mio. Daraus resultiert vorübergehend eine deutliche Steigerung der Zahl der in Deutschland lebenden Muslime auf mehr als 5 Mio. Die größte Gruppe unter den Muslimen in Deutschland bilden die türkischsprachigen Mitbürger. In diesem Zusammenhang kommt auf uns Gynäkologen und Geburtshelfer eine besondere Aufgabe in der Versorgung dieser Frauen im Praxisalltag zu. Der Zugang zu dieser Personengruppe im Praxisalltag ist durch mangelnde Sprachkenntnis und niedrige Schulbildung für das medizinische Personal erschwert. Ziel dieser Studie war das Wohlergehen Türkischsprachiger Berlinerinnen im Kontext von Migration und Akkulturation - d. h. Sprachkompetenz, Bildung, Heiratsmuster, Lebenseinstellung zu untersuchen.
Methodik:
Eigens für diese Erhebung wurde ein Fragebogen zusammengestellt bestehend aus Fragen zu sozio-demographischen Daten und dem Berner Fragebogen zum Wohlergehen, Zukunftsängsten und körperlichen Beschwerden. Im Zeitraum von Januar bis März 2018 wurden 107 Frauen kontaktiert, 107 ausgefüllte Fragebogen gingen in die Auswertung ein. Korrelationskoeffizienten nach Pearson wurden berechnet.
Ausgewählte Ergebnisse:
Die Datenauswertung zeigt, dass die deutsche Sprachkompetenz mit einer guten Anpassung an Deutschland und Bildungsjahre assoziiert war. Mit mehr Bildung schienen sich Frauen weniger Sorgen zu machen, r(107) = -0,276, p = .004. Während Frauen erster Generation selten Abitur hatten (1%), stieg die Abiturrate in der zweiten Generation (52%) deutlich an. Insgesamt korrelierte eine positive Lebenseinstellung mit weniger medizinischen Beschwerden, r107) =. 276, p = .004 . Weiterhin zeigen die Daten, dass Zugang zu Bildung die Akkulturation erhöht, zum Wohlbefinden führt und die Selbstverwirklichung von Migrantinnen fördert. Ehe- und Verhütungsmuster sowie soziale Einstellung zu Frauenrechten werden näher berichtet.
- 107 Türkische Frauen (19-81 Jahre, M=46,7, SD=11,4) aus verschiedenen türk. Frauenverbänden nahmen an der Befragung teil.
- Geburtsort: 76,6% in der Türkei vs. 23,4% in Deutschland.
- Familienstand: 72,9% verheiratet; 12,1% geschieden; 7,5% verwitwet; 7,5% ledig.
- Migrationshintergrund: 56,7% 1./2. Generation; 30,9% Heiratsmigration; 4,8% durch Studium; 7,6% Asylstatus.
- Bildungsstand: 16% Grundschule; 38% Mittlere Reife; 31% Abitur; 21% Universität.
- Verwandtenehe war eher bei Frauen, die aus der Türkei nach Deutschland kamen, r(107) = -0332, p < 0,001.
- Während die Hälfte der Frauen (47%) über eine Eheschließung resultierend aus Flirt berichteten, waren 38% der Eheschließungen gewollt arrangiert versus 15% ungewollt arrangiert.
- Mit höherem Bildungsstand stieg auch die Autonomie der Frauen über die Auswahl der Ehepartner, r(107) = -0,323, p = 0,001.
- 36% benutzen kein Verhütungsmittel. Die Mehrheit dieser Frauen (72,3%) waren über 45 und 27,7% unter 44 Jahre.
- 21% benutzen die Spirale, wobei 86,3% dieser Gruppe über 45 und 13,6% unter 44 Jahre alt waren.
- 31% benutzen die Pille: 52,9% der Frauen waren über 45 und 47,1% waren unter 44 Jahre alt.
- Mit 12% waren Präservative, Coitus Interruptus und Sterilität die am wenigsten angewandte Verhütungsmethode.
- 30% der Frauen waren sich nicht sicher über Gleichberechtigung der Geschlechter,
- mit mehr Bildung glaubten Frauen an Gleichstellung von Mann und Frau, r(107) = -0,256, p = 0,008.
- Frauen der zweiten und dritten Generation glaubten eher an Gleichstellung von Mann und Frau als Frauen der ersten Generation, r(107) = 0,195, p = 0,045.
Diskussion/Ausblick
Türkische Migrantinnen der ersten Generation weisen oft nur eine elementare Schulbildung auf, doch die nachkommende Generation besucht in Deutschland in der Regel bereits neun bis dreizehn Jahre die Schule. Eine bessere schulische Ausbildung ist zugleich mit besseren Sprachkenntnissen verknüpft. Frauen mit guten Deutschkenntnissen berichten auch weniger medizinische und psychologische Belastungen. Frauen, die als Heiratsmigrantinnen nach Deutschland kamen, verfügen über weniger Ressourcen und haben weniger Bewegungsfreiheit. Folglich ist eine Investition ins Humankapital (Bildungsniveau, Sprachkenntnisse) sehr wichtig, denn sie trägt zum Gelingen der Akkulturation bei, führt zum Wohlbefinden und erleichtert die Partizipation in der deutschen Gesellschaft.
Unsere Daten zur Frauenmigration weisen eine Entwicklungschance auf. Vor allem, wenn Frauen mehr Zugang zur Bildung haben, zeigen sie eine positive Lebenseinstellung, fühlen sich wohl in Deutschland und ihrer Haut, wollen auch gleichberechtigt und unabhängig sein.
Literatur
1. Grob,A., Lüthi,R., Kaiser,F.G., Flammer,A., Mackinnon,A., & Wearing,A.J. (1991). Berner Fragebogen zum Wohlbefinden Jugendlicher (BFW). Diagnostica, 37(1),66-75

Dr. med. Nese Emine Yüksel
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Download (pdf-Datei 73 KB)
Aktualisierung: 01.12.2018
Artikel des Monats (November 2018)
Stabile Knochen - Ein Zusammenspiel von Vitamin D und Magnesium
Zittermann A, Pilz S., Hintzpeter B et al.; Conrade R et al.; Hadji P et al.; Bischoff- Ferrari H et al.;Orchard TS et al.; Veronese N et al.; Max Rubner- Institut; Dachverband Osteologie e.V.; Kunutsor SK et al.
Wirtschaftsmagazin für den Frauenarzt 5/2018
Vitamin D ist für die Knochengesundheit von großer Bedeutung. Bei einem Mangel wird Kalzium aus den Knochen mobilisiert und in die Phosphatausscheidung über die Niere erhöht. Je nach Ausprägung des Mangels können Osteoporose und Osteomalazie die Folge sein. Hierbei spielt nicht nur die Wirkung von Vitamin D auf den Knochen eine Rolle, sondern auch der Effekt auf die Muskulatur. Als Folge erhöht sich das Risiko für Stürze und Frakturen.
Vor allem Frauen weisen Mangel auf
Mehr als die Hälfte der deutschen Bevölkerung weist Konzentrationen von < 50 nmol/l der Vitamin -DVorstufe Calcidiol (25 (OH) D) und damit eine Unterversorgung auf. Vor allem ältere Menschen sind häufig von einem subklinischen Mangel betroffen, wie eine aktuelle Studie zeigt: 74 Prozent der Teilnehmer im Alter 85 bis 93 Jahren hatten unzureichende 25(OH) D Konzentrationen. Besonders bei Frauen sollte man den Vitamin -D-Spiegel im Blick haben, denn sie haben bekanntlich ein deutlich höheres Risiko an Osteoporose zu erkranken als Männer-insbesondere ab der Menopause.: Ab dem 50.Lebensjahr leidet etwa jede vierte Frau unter schwachen Knochen. Eine Unterversorgung an Vitamin D erhöht das Risiko.
Schutz vor Frakturen
Eine ausreichende Versorgung mit Vitamin D kann zur Frakturprophylaxe beitragen, wie Daten von elf randomisierten Studien mit über 31.000 hauptsächlich weiblichen Personen zeigen. Hier erwies sich eine Supplementation mit Vitamin D (Medikation 800 I.E.pro Tag) als günstig bei der Vorbeugung von Hüftfrakturen ( Risikoreduktion von 30 % ) und nichtvertebralen Frakturen (Risikoreduktion von 14%) bei über 65-jährigen.
Auch ein Magnesiummangel kann zu einer Verschlechterung des Knochenstoffwechsels führen. In der WHI (Women's Health Initiative) - Studie ging eine niedrige Magnesiumaufnahme mit einer geringeren Knochendichte der Hüfte einher.
Dass auch die Aufnahme von Magnesium das Auftreten von Brüchen verringern kann, zeigte eine aktuelle US -Studie mit über 3.700 Teilnehmern (Durchschnittsalter 60,6 Jahre). Bei den Probanden mit der höchsten Magnesiumaufnahme (>450mg/d) zeigte sich ein signifikant niedrigeres Frakturrisiko, und zwar um 53% bei Männern und um 62% bei Frauen im Vergleich zu den Teilnehmern mit der geringsten Magnesiumaufnahme.
Kombination ist essenziell
Besonders die Kombination von Vitamin D und Magnesium erweist sich für die Knochengesundheit als bedeutsam, da zwischen dem Magnesium- und Vitamin D- Stoffwechsel wichtige Wechselwirkungen bestehen: Vitamin D fördert die Resorption von Magnesium, welches zur Mineralisation der Knochen entscheidend beiträgt. Andererseits ist Magnesium notwendig, um Vitamin D in die aktive Wirkform Calcitriol umzuwandeln. Auch für die Funktion des Vitamin -D -Transportmoleküls ist Magnesium wichtig. Aufgrund des engen Zusammenspiels beider Nährstoffe im Körper empfiehlt es sich bei der Gabe von Vitamin D auch eine adäquate Supplementation mit Magnesium zu denken.

Dr. med. Katrin Trenkler - Kühling
niedergelassene Frauenärztin Berlin Mitte
Download (pdf-Datei 85 KB)
Aktualisierung: 01.11.2018
Artikel des Monats (Oktober 2018)
The sFlt-1/PlGF Ratio: ruling out pre-eclampsia for up to 4 weeks and the value of retesting
H. Zeisler, E. Llurba, F. J. Chantraine, M. Vatish, A. C. Staff, M. Sennström, M. Olovsson, S. P. Brennecke, H. Stepan, D. Allegranza, M. Schoedl, S. Grill, M. Hund, S. Verlohren
Ultrasound Obstet Gynecol. 2018 Jul 16.
Hintergrund:
Der Quotient der Serumkonzentration der löslichen Tyrosinkinase sFlt-1 (engl. fms-like tyrosine kinase-1 (sFlt-1) und des plazentaren Wachstumsfaktors PLGF (engl. placental growth factor) ist bereits vor der klinischen Manifestation der Präeklampsie erhöht. Die PROGNOSIS-Studie validierte den cut-off Wert des sFlt-1/PlGF-Quotienten, um so die Entwicklung einer Präeklampsie bei Frauen mit Präeklampsieverdacht innerhalb einer Woche auszuschließen. Die vorliegende Analyse untersuchte den mittelfristigen prädiktiven Wert des sFlt-1/PlGF-Quotienten und den Effekt der Mehrfachmessung im Vergleich zur einmaligen Testung.
Methoden:
Eine explorative post-hoc Analyse der Daten der PROGNOSIS-Studie wurde bei Schwangeren (≥ 18 Jahre, 24 + 0 bis 36 + 6 SSW zum Zeitpunkt der Messung) mit Verdacht einer Präeklampsie durchgeführt. Die Serumproben wurden ab der ersten Vorstellung in der Klinik wöchentlich abgenommen, die sFlt-1 und PlGF Serumkonzentrationen wurden mittels Elecsys® sFlt-1 und PlGF Immunassay gemessen. Untersucht wurde, ob der 1-Wochen-Ausschluss-cut-off von ≤ 38 für den sFlt-1/PlGF-Quotienten das Nicht-Auftreten einer Präeklampsie innerhalb von zwei, drei und vier Wochen vorhersagen kann. Weiterhin wurde der Wert der wiederholten sFlt-1/PlGF Messung im Vergleich zwischen der Wiederholung nach zwei und nach drei Wochen nach erster Messung bei Frauen mit normalem und mit präeklampsiebedingtem Schwangerschaftsausgang untersucht.
Ergebnisse:
In einer Analyse mit n=550 Frauen konnte Präeklampsie zwei und drei Wochen nach der Erstvorstellung mit hohem negativen Prädiktionswert (NPV; 97.9% und 95.7%) ausgeschlossen werden. Innerhalb von vier Wochen wurde die Präeklampsie mit hohem NPV (94.3%) und großer Sensitivität und Spezifität ausgeschlossen (66.2% und 83.1%). Frauen, die eine Präeklampsie entwickelten hatten einen signifikant höhere mittleren Anstieg des sFlt/-1/PlGF-Quotienten zwei und drei Wochen nach der Erstvorstellung im Vergleich zu denen, die keine Präeklampsie entwickelten, (zwei Wochen: Δ 31.22 vs Δ 1.45, P < 0.001; drei Wochen: Δ 48.97 vs Δ 2.39, P < 0.001). Frauen, die eine Präeklampsie und/oder zusätzliche fetale Komplikationen aufwiesen, hatten einen signifikant größeren Anstieg des sFlt-1/PlGF-Quotienten über die untersuchte Messzeit (zwei Wochen: Δ 21.22 vs Δ 1.40, P < 0.001; drei Wochen: Δ 34.95 vs Δ 2.30, P < 0.001).
Schlussfolgerung:
Die Messung des sFlt-1/PlGF-Quotienten mittels Elecsys® sFlt-1/PlGF Immunassay kann bei Frauen mit dem Verdacht einer Präeklampsie helfen, die Entwicklung einer Präeklampsie innerhalb von 4 Wochen auszuschließen.
Kommentar
Präeklampsie ist mit einer Prävalenz von bis zu 10% (2-5% schwere Präeklampsie) eine der häufigsten Schwangerschaftserkrankungen mit weitreichenden Folgen. Die Höhe des Blutdrucks und der Proteinurie stehen aber in keinem direkten Zusammenhang zu den Komplikationen der Schwangerschaft. Die Bestimmung des Quotienten des antiangiogen wirkenden sFlt-1 und des proangiogen wirkenden PlGF hat für die Diagnose der Präeklampsie Einzug in den klinischen Alltag genommen und wird in den Leitlinien genannt. Die von Zeisler et al 2016 im NEJM publizierte PROGNOSIS-Studie (Prediction of Short-Term Outcome in Pregnant Women with Suspected Preeclampsia) zeigte, dass unabhängig vom Schwangerschaftsalter eine Präeklampsie bei einem sFlt-1/PlGF Quotienten innerhalb einer Woche zu über 99% ausgeschlossen werden kann.
Die Untersuchungen der aktuellen Studie zeigen, dass eine Vorhersage über die Entwicklung einer Präeklampsie und deren Komplikationen mittels sFlt-1/PlGF Messung auch mittelfristig über zwei bis vier Wochen möglich ist. Die Sicherheit, eine Präeklampsie bei Schwangeren mit dem Verdacht der Gestose über mehrere Wochen bei einem niedrigen cut-off Wert ausschließen zu können, erleichtert klinische Entscheidungen wie zum Beispiel eine zu frühzeitige Hospitalisierung oder Entbindung. Zusätzlich gibt die Dynamik des sFlt-1/PlGF-Quotienten bei Mehrfachmessungen Auskunft über die Schwangeren mit einem hohen Risiko für präeklampsiebedingte Komplikationen.

Dr. med. Lisa Antonia Dröge
Klinik für Gynäkologie
Charité Campus Virchow Klinikum
Augustenburger Platz 1
13353 Berlin
lisa-antonia.droege@charite.de
Download (pdf-Datei 66 KB)
Aktualisierung: 08.10.2018
Artikel des Monats (September 2018)
Brustkrebsmerkmale bei Teilnahme und Nichtteilnahme am Mammographie-Screening
Ergebnisse einer retrospektiven Beobachtungsstudie
Differences in breast cancer characteristics by mammography screening participation or non-participation—a retrospective observational study
Braun, Bettina; Khil, Laura; Tio, Joke; Krause-Bergmann, Barbara; Fuhs, Andrea; Heidinger, Oliver; Hense, Hans-Werner
Dtsch Arztebl Int 2018; 115(31-32): 520-7; DOI: 10.3238/arztebl.2018.0520
Hintergrund:
Das deutsche Mammographie-Screeningprogramm (MSP) zielt darauf ab, Brustkrebs in einem frühen Stadium zu entdecken und schonender zu therapieren. In dieser Beobachtungsstudie wurden Tumorcharakteristika und Prognosemarker von Mammakarzinomen, die bei Teilnehmerinnen des MSP im Screening oder im Intervall nach unauffälligem Screening und bei Nichtteilnehmerinnen entdeckt wurden, verglichen.
Methode:
Retrospektive Fallserie von allen 1531 neu diagnostizierten Fällen von invasivem und In-situ-Brustkrebs (DCIS, duktale Carcinoma in situ) unter MSP-anspruchsberechtigten Frauen, die in dem Zeitraum von 2006-2012 in zwei zertifizierten Brustzentren in Münster diagnostiziert wurden. Angaben zur Tumorcharakteristik und Tumorbiologie sowie zur operativen Primärtherapie lagen für alle Fälle vollständig vor. Der Diagnoseanlass wurde über das Landeskrebsregister NRW identifiziert. Als Limitation wird auf die nicht mögliche randomisierte Zuordnung hingewiesen.
Ergebnisse:
Die 874 Brustkrebsfälle unter MSP-Teilnehmerinnen (714 im Screening, 160 im Intervall detektiert) sowie die 657 Fälle bei Nichtteilnehmerinnen waren hinsichtlich des Alters der betroffenen Frauen vergleichbar (60,2 Jahre versus 59,3 Jahre). Brustkrebs bei Teilnehmerinnen war häufiger DCIS als bei Nichtteilnehmerinnen (23% versus 13%); invasive Karzinome waren kleiner (74% versus 55% im T1-Stadium), weniger häufig nodal-positiv (25% versus 31%), seltener mit hohem Kernmalignitätsgrad (19% versus 27%) und seltener triple-negativ (7% versus 12%); MSP-Teilnehmerinnen wurden seltener neoadjuvant behandelt (2% versus 8%) und öfter brusterhaltend (75% versus 62%) operiert. Eine leitlinienbasierte Indikation für eine adjuvante Chemotherapie lag bei ihnen seltener vor (46 % versus 52 %).
Fazit:
Diese retrospektive Beobachtungsstudie ist deutschlandweit die erste Auswertung zu klinisch -pathologischen Tumorcharakteristika und zeigt erstmals, dass Teilnehmerinnen des deutschen MSP mit invasivem Brustkrebs - auch bei Einschluss der Intervallkarzinome - in der Summe operativ und systemisch schonender therapiert werden konnten als Fälle unter Nichtteilnehmerinnen.
Invasive Mammakarzinome von Teilnehmerinnen des Mammographie-Screeningprogramm waren im Vergleich zu Nichtteilnehmerinnen häufiger im T1-Stadium, seltener nodal-positiv, triple negativ und im Grading III. Bislang liegen keine Auswertungen von Daten des MSP zur Lebensqualität vor. Zukünftige Untersuchungen sind erforderlich, um beurteilen zu können, ob sich die hier identifizierten Unterschiede in Bezug auf Operation und Therapie auch in einer im Vergleich besseren Lebensqualität und verbesserten Prognose nach der Diagnose eines invasiven Karzinoms niederschlagen.

Dr. med. Anke Kleine-Tebbe
Chefärztin Brustzentrum
DRK Kliniken Berlin | Köpenick
Salvador-Allende-Straße 2 – 8
12559 Berlin
Download (pdf-Datei 46 KB)
Aktualisierung: 01.09.2018
Artikel des Monats (August 2018)
Quality of life in patients with recurrent ovarian cancer treated with niraparib versus placebo (ENGOT-OV16/NOVA): results from a double-blind, phase 3, randomised controlled trial
Oza AM, Matulonis UA, Malander S, Hudgens S, Sehouli J, del Campo JM, Berton-Rigaud D, Banerjee S, Scambia G, Berek JS, Lund B, v. Tinker AV, Hilpert F, Palacio Vásquez I, d’Hondt V, Benigno B, Provencer D, Buscema J,Agarwal S, Mirza MR
Hintergrund
Die Lebensqualität (QOL) ist gegenüber anderen Parametern (u.a. progressionsfreies Überleben, Gesamtüberleben) ein wichtiger komplementärer Faktor in der klinischen Forschung geworden. Die Erhaltungstherapie mit Niraparib hat eine signifikante Zunahme des progressionsfreien Überlebens gezeigt. Ziel der Studie von Oza et al war die Frage, ob aus Patientensicht die Effekte der Verbesserung des progressionsfreien Überlebens durch die Einschränkungen in der Lebensqualität aufgrund der behandlungsassoziierten Nebenwirkungen bei Niraparib-Erhaltungstherapie ausgeglichen werden.
Methoden
Die ENGOT-OV16/NOVA Studie ist eine doppelblinde Multicenter-Phase-III-Studie, die randomisiert-kontrolliert in 107 Studienzentren in den USA, Kanada, Europa und Israel durchgeführt wurde. Patientinnen mit platinsensitivem Ovarialkarzinomrezidiv wurden im 2:1 Verhältnis randomisiert, um dann entweder 300mg Niraparib oder ein Placebo als Erhaltungstherapie zu erhalten.
Die Randomisierung erfolgte nach Progressionsintervall, nach der vorletzten platinhaltigen Chemotherapie, vorheriger Therapie mit Bevacizumab und bester Antwort auf die letzte platinhaltige Therapie. Ausgewertet wurde dies mittels interaktivem Web-Randomisierungssystem. Die Untersuchung schloss zwei unterschiedliche Kohorten in Hinblick auf ihren BRCA-Keimzell-Mutationsstatus ein (gBRCAmut oder non-gBRCAmut , getest durch BRACAnalysis Testing, Myriad Genetics, Salt Lake City, UT, USA). Der primäre Endpunkt der ursprünglichen Untersuchung war das progressionsfreie Überleben. In dieser Studie wurde unter Verwendung des FOSI-Indexes zur Beurteilung Eierstockkrebs-bezogener Symptome und des EQ-5D-5L-Fragebogens (fünfdimensionaler europäischer Fragebogen zur Lebensqualität, European QOL five-dimension five-level questionnaire) als Endpunkt die patientenbezogene Therapiebeurteilung (patient-reported outcome, PRO) gesetzt. Die Befragung wurde von Beginn der Studie für die ersten 14 Zyklen alle 8 Wochen sowie 12 Wochen danach durchgeführt. Wenn eine Patientin aus der Studie ausgeschlossen wurde, erfolgte die Erhebung des PROs zum Zeitpunkt des Ausschlusses und 8 Wochen danach (± 2 Tage). Untersucht wurden u.a. die hämatotoxischen Effekte auf die QOL, wobei die häufigsten Grad III°- IV° unerwünschten Ereignisse (Thrombozytopenie, Anämie, Neutropenie) in einem gemischtes Modell mit Tumorhistologie, vorheriger Behandlung, Alter, geplanter Behandlung und Basisscores als Kovariaten analysiert wurden. Die Studie wurde mit der Nummer NCT01847274 in ClinicalTrials.gov registriert.
Ergebnisse
Zwischen dem 8. August 2013 und dem 1. Juni 2015 wurden n=553 Patientinnen eingeschlossen und zufällig für die Niraparibeinnahme (n=138 in der the gBRCAmut Kohorte, n=234 in der non-gBRCAmut Kohorte) oder die Placebogabe (n=65 in der gBRCAmut Kohorte, n=116 in der non-g BRCAmut Kohorte) randomisiert.
Der mittlere FOSI-Score bei Studienbeginn war ähnlich zwischen den Gruppen (Spannweite zwischen 25·0-25·6 in beiden Gruppen) Die Gesamt-QOL Scores blieben während der Behandlung in der Niraparibgruppe und stabil, signifikante Unterschiede wurden zwischen der Niraparib- und der Placebogruppe nicht gefunden. Ebenso zeigten die EQ-5D-5L-Scores ähnliche Werte zwischen beiden Kohorten (in der gBRCAmut Kohorte 0·838 [0·0097] in der Niraparibgruppe vs 0·834 [0·0173] in der Placebogruppe und 0·833 [0·0077] in der Niraparibgruppe vs 0·815 [0·0122] in der Placebogruppe in der nicht-gBRCAmut Kohorte). Die häufigsten berichteten unerwünschten Ereignisse während des Screenings waren Energiemangel (425 [79%]; davon 97 [18%] mit schwerwiegendem Energiemangel), Schmerz (236 [44%]) und Übelkeit (118 [22%]). Bis auf die Angabe von Übelkeit blieben alle Symptome in der Niraparibgruppe stabil. Die häufigsten Grad III° und IV° Toxizitäten, die in der Niraparibgruppe beobachtet wurden, waren hämatologischer Natur: Thrombozytopenie (124 [34%], Anämie (93 [25%]) und Neutropenie (72 [20%]). Die weitere Analyse zeigte keinen Zusammenhang zwischen diesen toxischen Nebenwirkungen der Niraparibeinnahme und der Beeinträchtigung der QOL.
Conclusio
Diese PRO-Daten legen nahe, dass Frauen unter Niraparib-Erhaltungstherapie bei rezidivierendem, platinsensitiven Eierstockkrebs in der Lage sind, die Lebensqualität im Vergleich zur Placebotherapie zu halten.
Kommentar
Eine gute Lebensqualität und die Verbesserung des progressionsfreien Überlebens sind die maßgeblichen Therapieziele in der Rezidivsituation des Ovarial-, Tuben und des Peritonealkarzinoms.
Dennoch sind die eingesetzten Instrumente zur Messung der Lebensqualität in der Regel nicht für die sogenannte Erhaltungstherapie (beispielsweise die Behandlung mit PARP-Inhibitoren oder Angiogenesehemmern wie mit Bevacizumab) validiert oder geeignet.
Im Rahmen der Erhaltungstherapie sind insbesondere Einschränkungen der Lebensqualität durch geminderte körperliche Aktivität und einen veränderten Bewegungsradius sowie auch zum Beispiel die Qualität des Schlafes von entscheidender Bedeutung. Dies findet in bisherigen Untersuchungen aber keine ausreichende Beachtung.
In der vorliegenden Studie wurde versucht, das patient-reported-outcome, also die Sicht der Patientinnen auf die Therapiewirkung, besser zu charakterisieren und damit die wichtigen Faktoren der Lebensqualität mit zu erfassen.
Diese Untersuchung zeigt für die Erhaltungstherapie mit PARP-Inhibitoren sehr eindrucksvoll, dass die Tumorkontrolle (rezidivfreies Überleben, Verhinderung von Symptomen) bei guter Verträglichkeit der Therapie, insbesondere mit geringen nicht-hämatologischen- und wenigen hämatologischen Nebenwirkungen von Nutzen sind, auch wenn bisher Daten zur Verbesserung des Gesamtüberlebens fehlen.
Der Ansatz der patientenzentrierten Erfassung von Lebensaktivitätsfaktoren sollte weiter konsequent verfolgt werden. Das Konzept der in Kürze beginnende Studie der NOGGO für Patientinnen mit primärem Ovarialkarzinom, in der unter anderem auch die Nebenwirkungen auf die Kognition und die Fatigue prospektiv digital analysiert werden, ist zukünftig absolut zu begrüßen.

PROF. DR. MED. JALID SEHOULI
Direktor der Klinik für Gynäkologie mit Zentrum für onkologische Chirurgie
Leiter des Gynäkologischen Tumorzentrums und Europäischen Kompetenzzentrums für Eierstockkrebs (EKZE)
Charité Comprehensive Cancer Center (CCCC)
Universitätsmedizin Berlin Charité
CVK und CBF
Download (pdf-Datei 92 KB)
Aktualisierung: 01.08.2018
Artikel des Monats (Juli 2018)
Eizellspende: Überlegungen aus medizinischer und psychosomatischer Sicht
Schlüsselwörter: Eizellspende - medizinische Indikation -psychosoziale Implikation - Follow-up der Eizellspenderinnen - Follow-up der Kinder
H. Kentenich, G. Stief, I. von Plauen, M. Werling, A. Tandler-Schneider
gynäkologische praxis 43, 428-434 (2018) Mediengruppe Oberfranken - Fachverlage GmbH & Co. KG
Einleitung
Bei Frauen über 40 Jahren ist grundsätzlich zu erwägen, ob die Zahl und die Qualität der eigenen Eizellen noch ausreichend ist, um mit diesen Eizellen schwanger zu werden und ein Kind zu bekommen. Die Zahl der eigenen Eizellen in einem Altersabschnitt von 41 Jahren liegt noch bei etwa 10.000. Das sind nur noch 1 % der ursprünglich bei der Geburt vorhandenen Eizellen. Da diese Eizellen zum großen Teil keinen korrekten Chromosomensatz haben (Aneuploidie), ist die Möglichkeit, mit den eigenen Eizellen schwanger zu werden, begrenzt. Auch mit Hilfe der In-vitro-Fertilisation lässt sich dieses Problem (mangelnde Eizellzahl, höhere Aneuploidierate) nicht grundsätzlich beheben. Aus diesen Gründen ist auch die Abortrate sowie Rate an chromosomalen Aberrationen (z.?B. Trisomie 21) bei Frauen über 40 Jahren deutlich erhöht. Eine Alternative würde die Eizellspende oder die Embryospende darstellen. Die Eizellspende ist in Deutschland eindeutig verboten. Die Embryospende ist grundsätzlich möglich. Dann würde die Patientin, die mit eigenen Eizellen nicht mehr schwanger werden kann, den Embryo einer anderen Frau erhalten, die diesen nicht mehr für die eigene Behandlung benötigt. In diesen beschriebenen Situationen ist es allgemeine ärztliche Aufgabe, die Patientin in allen Lebenssituationen zu beraten. Dazu gehören die Information, Aufklärung und Beratung zu biologischen, psychischen und sozialen Fragen des betreffenden Problems.
Zusammenfassung
Die Eizellspende ist nach deutschem Recht verboten. Etwa 3-4 % aller Frauen vor dem 40. Lebensjahr haben aufgrund eines Eizellmangels keine Möglichkeit mehr, mit eigenen Eizellen schwanger zu werden. Medizinische Indikationen sind genetische Prädispositionen (z.?B. Turner-Syndrom), Frauen ohne Ovarien oder mit Voroperationen an den Eierstöcken, wie z. B. bei Endometriose III. Grades. Die Geburtenraten sind nach internationalen Daten relativ hoch (32?53 %). Der Verlauf der Schwangerschaft weist vermehrt schwangerschaftsinduzierten Hypertonus und Präeklampsie auf, worüber die Frauen, die mit Eizellspende schwanger werden, auch aufgeklärt werden sollten. Psychologisch ist die Mutter-Kind-Beziehung/ Vater-Kind-Beziehung sowie die psychologische Entwicklung der Kinder als normal zu bezeichnen. Ein besonderer Schutz gilt der Eizellspenderin, da sie keinen eigenen Vorteil von der Behandlung hat. Medizinisch ist ein weitgehender Schutz möglich durch moderne Formen der Stimulationsverfahren (Ovulationsinduktion mit GnRH-Agonisten). Der Schutz der Spenderin kann durch nationale Regulierungen wie in Großbritannien gewährleistet werden. Im Beratungsprozess erscheint wesentlich, dass der Arzt in Deutschland nicht aktiver Teil der Behandlung sein darf. Er sollte die Frauen über mögliche Alternativen (Verzicht auf das Kind/Adoption/etc.) aufklären. Bei vielen Ländern ist nur eine anonyme Eizellspende möglich, bei der das Kind später nicht die genetische Herkunft erfahren kann.
Fazit für die Praxis
- Die Eizellspende ist in Deutschland verboten. Auch der Arzt, der in dem Vorbereitungsprozess aktiv einbezogen ist, kann nach dem Embryonenschutzgesetz bestraft werden.
- Frauen, für die medizinisch eine Eizellspende in Frage kommt wegen Verlusts der eigenen Eierstöcke/Eizellen, sollten umfänglich medizinisch sowie psychosozial beraten werden.
- Schwangerschaften nach Eizellspende haben eine erhöhte Rate an schwangerschaftsinduziertem Hypertonus und Präeklampsie.
- Die psychosozialen Untersuchungen zu dem Wohlbefinden der Kinder, der Mütter sowie der Eizellspenderin erscheinen unauffällig.
- Die Eizellspenderin selbst bedarf eines besonderen Schutzes, da sie selbst keine medizinischen Vorteile von der Behandlung hat. Dieses kann über staatliche Regulierungen gewährleistet sein (s. Großbritannien).

Download (pdf-Datei 54 KB)
Aktualisierung: 01.07.2018
Artikel des Monats (Juni 2018)
Daily vaginal application of Dienogest (Visanne©) for 3 months in symptomatic deeply infiltrating rectovaginal endometriosis - a possible new treatment approach?
Case Reports in Obstetrics and Gynecology, Volume 2018, Article ID 8175870, 4 pages,
Prof. Dr. med. Dr. phil. Andreas D. Ebert
https://doi.org/10.1155/2018/8175870
Fallbericht:
Die 27jährige I Gravida I Para (Menarche im 13. Lebensjahr) stellte sich am wegen sekundärer Dysmenorrhoe seit dem 25. Lebensjahr, Dyspareunie mit Rückenschmerzen, Obstipation mit perimenstruellem Blähbauch und Kontaktblutungen bei bekannter rektovaginaler Endometriose vor. Ihr Zyklus war regelmäßig (27/4). Der Visual Analog Score (VAS) der Dysmenorrhoe betrug 8. Bei der rektovaginalen gynäkologischen Untersuchung zeigte sich eine frische, leicht blutende Endometriose in dem Fornix posterior. Die Portio war kolposkopisch und zytologisch unauffällig. Bei ca. 10 cm ab ano tastete man einen typischen, derben, dolenten, ca. 3 cm durchmessenden Knoten mit kaum verschieblicher Darmschleimhaut, der sich auch vaginalsonografisch gut bestätigen ließ. Die Nierensonografie war beidseits unauffällig. Ein MRT des kleinen Beckens zeigte wie die Vaginalsonografie eine typische Adenomyosis der Uterushinterwand mit Darmbefall und Sectionarbe der Uterusvorderwand. Aus der Anamnese war bekannt, dass im Anfang 2015 wegen Beschwerden und Kinderwunsch bei ihr extern eine Laparoskopie erfolgte, bei der histologisch eine tief-infiltrierende Endometriose ohne Atypien in der Fornix posterior und im Douglasraum bestätigt wurden. Eine adäquate Endometrioseentfernung erfolgt nicht. Die Tuben waren beidseits durchgängig. Die Patientin erhielt postoperativ 6 Monate Dienogest (2mg/d oral), was sie allerdings aufgrund von Nebenwirkungen sehr schlecht vertrug. 2016 wurde sie am Termin per Notkaiserschnitt wegen vorzeitiger Plazentalösung von einem Jungen entbunden. Postpartal nahmen die endometrioseassoziierten Symptome mit progredienter Abnahme der Lebensqualität zu. Die Patientin lehnte dennoch aus Angst vor Komplikationen und aus familiär-sozialen Gründen eine Operation ab. Endokrine Behandlungsoptionen (GnRH-Antagonisten, GnRH-Agonisten, Progestine only Pills (POP), orale Contraceptiva) wurden ebenfalls aufgrund der Nebenwirkungen nicht gewünscht. Deshalb wurde mit der Patientin der Weg der vaginalen Applikation von Dienogest besprochen. Nach dreimonatiger vaginaler Dienogest-Behandlung (2mg/d vaginal) erfolgte die Wiedervorstellung. Die Patientin berichtete über geringe Schmierblutungen in den ersten 4 Wochen der Therapie, war aber seit knapp 8 Wochen amenorrhoisch. Sehr zufrieden berichtete sie über anfängliche minimale Nebenwirkungen (leichte Hautunreinheit, minimales Effluvium) und ihre Beschwerdefreiheit bezüglich der relevanten endometriose-assoziierten Symptome. Nur bei Sex kam es noch zu leichten Kontaktblutungen. Bei der rektovaginalen gynäkologischen Untersuchung zeigte sich die in Remission befindliche Endometriose in der Fornix posterior. Bei ca. 10 cm ab ano tastete sich weiterhin der derbe, ca. 3cm durchmessende Endometrioseknoten, der aber deutlich weniger dolent war. Die Nierensonografie war beidseits unauffällig. Die Laborwerte LH (5.07 U/l) und FSH (7.29 U/l) waren bei einem LH/FSH-Quotienten von 0.7 unter Dienogest unauffällig, während 17-ß-Östradiol (24.2 pg/ml) und Progesteron (< 0.05 ng/ml) supprimiert waren. Palpatorisch und vaginalsonografisch war der Befund vor und nach dreimonatiger Dienogest-Behandlung gleich (no change), aber die Patientin war nun de facto asymptomatisch. Auf ihren ausdrücklichen Wunsch hin wurde die Fortsetzung der vaginalen Dienogest-Applikation vereinbart.
Diskussion:
Die symptomatische tief-infiltrierende rektovaginale Endometriose mit Darmbefall ist eine diagnostische und therapeutische Herausforderung.
Die orale Applikation von Dienogest (Visanne©) ist derzeit neben der s. c. Applikation von Leuprorelinacetat (Enantone©, Trenantone©) in Deutschland zur Therapie der Endometriose zugelassen und wegen der geringeren Kosten sowie des geringeren Nebenwirkungsspektrums im Vergleich zu den GnRH Analoga die medikamentöse Therapie der Wahl. Beide Therapieansätze sind einander in Bezug auf ihre Wirkungen und Nebenwirkungen gleichwertig. Die bisherigen Studien wurden mit der oralen Applikation von Dienogest 2mg/d durchgeführt. Vaginale Therapieversuche mit 2mg/d Dienogest wurden bis heute nicht publiziert. Im vorgestellten Fall wurde Dienogest vaginal (2mg/d) über drei Monate eingesetzt. Darunter kam es im Bereich des vaginal sichtbaren Anteiles der tief-infiltrierenden Endometriose zu einer Remission, während der rektale Anteil sich palpatorisch und sonografisch in seiner Größe nicht veränderte. Dennoch war die Patientin bis auf Kontaktblutungen beschwerdefrei, was ein wesentlicher gewünschter Therapieerfolg ist. Auch die rektovaginale Untersuchung war nach 3 Monaten Dienogest signifikant weniger schmerzhaft (VAS-U 9 versus VAS-U 4). Dies steht mit eigenen und publizierten Erfahrungen in Übereinstimmung: vor der Befundverkleinerung kommt es zunächst zu einer Beschwerdebesserung. Eine Verkleinerung rektovaginaler Endometrioseherde kann trotz der höheren lokalen Dosis von Dienogest klinisch wahrscheinlich erst später beobachtet werden, da es sich bei der rektovaginalen Endometriose immer um eine Adenomyofibrohyperplasie handelt, deren therapiebedingte Remission Zeit braucht. Dienogest wurde vaginal effektiv resorbiert, was bei unserer Patientin der therapeutischen Amenorrhoe und den entsprechenden Hormonbefunden zum Ausdruck kam. Die vaginale Dienogestaufnahme sollte pharmakokinetisch weiter untersucht werden, zumal diese Applikationsform von Präparaten bekannt ist. Grundsätzlich könnte man so den hepatischen first-pass effect umgehen und höhere Konzentrationen eines Wirkstoffes, z.B. Dienogest, bei niedrigeren Nebenwirkungen als bei der oralen Applikation an den Wirkort, z.B. einen rektovaginalen Endometrioseherd, bringen. Zudem wäre auch eine Dosisreduktion bei der lokalen Dienogest-Administration dabei denkbar. Kleinere Studien mit Danazol, Anastrozol oder dem Verhütungsring zeigten eine Abnahme der Unterbauchschmerzen und vor allem der Dysmenorrhoe. Eine Reduktion der sonografisch messbaren Befunde der rektovaginalen Herde wurde hingegen nicht von allen Untersuchern beschrieben. Mit der vaginalen Applikation von Dienogest (oder anderen Steroiden) können höhere Hormonkonzentrationen am rektovaginalen Endometrioseherd erreicht werden als bei der oralen, der intramuskulären oder der transkutanen Applikation. Somit kann bei Patientinnen mit symptomatischer rektovaginaler Endometriose, die aus verschiedenen Gründen eine Operation oder andere Therapieoptionen ablehnen, die vaginale Dienogest-Applikation einen neuen und nebenwirkungsarmen Behandlungsansatz darstellen. Die vaginale Dienogestgabe (und die anderer Hormone) sollte durch pharmakokinetische und klinische Studien untermauert werden. Natürlich müssen die Untersuchungszeiträume dann auch langer als in dem hier präsentierten Fall sein.

Prof. Dr. med. Dr. phil. Andreas D. Ebert
Praxis für Frauengesundheit, Gynäkologie und Geburtshilfe
Nürnberger Strasse 67
10787 Berlin, Germany
adebert@gmx.de
Download (pdf-Datei 410 KB)
Aktualisierung: 01.06.2018
Artikel des Monats (Mai 2018)
EXPRESSION III: Patient´s Expectations and Preferences regarding Physician-Patient Relationship and Clinical Management. Results of the International NOGGO/ENGOT-ov4-GCIG study in 1.830 Ovarian Cancer Patients from European countries.
Erwartungshaltung und Vorlieben zur Arzt-Patient-Beziehung und dem klinischen Management des Ovarialkarzinoms. Ergebnisse der europäischen NOGGO/ENGOT-ov4-GCIG-Studie bei1830 Patientinnen mit Eierstockkrebs
Gülten Oskay-Öszelik, Sara Alavi, Rolf Richter, Maren Keller, Sabrina Chiara Cecere, Gennaro Cormio, Florence Joly, Jean-Emmanuel Kurtz, Andreas du Bois Milosz Maciejewski, Marcin Jedryka, Ignace Vergote, Els van Nieuhuysen, Antonio Casado, Cesar Mendiola, Patriciu Achimas-Cadariu, Catalin Vlad, Daniel Reimer, Alain Zeimet, Michael Friedlander und Jalid Sehouli
Einführung
Trotz der relativ niedrigen Inzidenz von 11/100.000 stellt Eierstockkrebs bei Frauen die fünfthäufigste Todesursache maligner Erkrankungen dar.
Ziel der Studie war die Evaluation des Beratungs- und Informationsbedarfs sowie der Behandlungswünsche von Patientinnen mit Eierstockkrebs. Dies wurde in Hinblick auf das Krankheitsstadium (Rezidiv vs. Primärerkrankung), das Alter und die Herkunft der Patientinnen untersucht. Ein besonderer Fokus wurde auf die Untersuchung der Bedürfnisse an die Arzt-Patient-Beziehung gelegt.
Methoden
Von Dezember 2009 bis Oktober 2012 wurden Patientinnen mit Eierstockkrebs aus acht europäischen Ländern durch einen Fragebogen zu ihren Wünschen und Erwartungen an die Therapie und die Arzt-Patient-Beziehung befragt.
Ergebnisse
Insgesamt wurden 1830 Patientinnen mit einem mittleren Alter von 58 Jahren (17-89 Jahre), davon n=902 (49,3%) mit Primärerkrankung und n=731 (39,9%) mit Eierstockkrebsrezidiv befragt. 91,8% der Befragten erhielt eine operative Therapie, der eine Chemotherapie folgte. Die Mehrheit der Patientinnen war mit dem Umfang und der Vollständigkeit zur Aufklärung über ihre Erkrankung und deren Behandlungsoptionen zufrieden.
Die für die Patientinnen wichtigsten Aspekte waren, dass die Behandlung keinen Haarausfall verursachen sollte (42%), dass etwas gegen die Abgeschlagenheit getan würde (34,5%) und dass die Therapie möglichst effektiv sein sollte (29.7%). Insgesamt nahmen von den befragten Patientinnen, denen die Teilnahme an einer klinischen Studie angeboten wurde (n=659, 34,5%) n=476 (26% insgesamt, 72,2% positive Entscheidung für eine Studie) teil.
Fazit
Die vorliegende Studie unterstreicht den Bedarf der Patientinnen nach detaillierter Aufklärung über die Behandlungsmöglichkeiten des Ovarialkarzinoms. Um den Erwartungen an ein individuelles Therapiekonzept gerecht zu werden, bedarf es den behandelnden Gynäkoonkologen einer Kenntnis über die Patientenwünsche, die insbesondere vom Alter und dem Krankheitsstadium abhängen.
Oskay-Öszelik et al zeigen, dass besonders jüngere Patientinnen (67.8% ?50 Jahre vs. 54.3% >50 Jahre) und Patientinnen mit Ersterkrankung (69.6% vs. 50.8%) auf eine vollständige Genesung hoffen, gleichzeitig aber auch ein höheres Bedürfnis nach genauer Informationen über die Behandlungsstrategie (35,5% <50 Jahre vs.22%?65 Jahre) inklusive der Therapiealternativen (90% ?50 Jahre vs. 21% ?65 Jahre) haben. Patientinnen mit Rezidiv hingegen wollen seltener über ihre Lebenserwartung und Symptome der Erkrankung informiert werden, stufen Nebenwirkungen der Therapie wie Übelkeit als signifikant schlimmer ein und und wünschen sich eine Symptomlinderung (39.4%). Die in der EXPRESSION III Studie erhobenen Daten können behandelnde Ärztinnen und Ärzten zukünftig darin unterstützen, die Wünsche und Bedürfnisse ihrer Patientinnen besser umzusetzen.

Dr. med. Lisa Antonia Dröge
Klinik für Gynäkologie
Charité Campus Virchow Klinikum
Augustenburger Platz 1
13353 Berlin
Tel. 030-450 664 073
lisa-antonia.droege@charite.de
Download (pdf-Datei 359 KB)
Aktualisierung: 03.05.2018
Artikel des Monats (April 2018)
Cavum septi pellucidi (CSP) ratio: a marker for partial agenesis of the fetal corpus callosum
Karl,K., Esser,T. Heling, K.-S., Chaoui,R.
Ultrasound Obstet Gynecol. 2017-50:336-341
Hintergrund
Das Corpus callosum (CC) oder der Balken ist die größte Kommissur des Menschen und verbindet mit über 200 Millionen Nervenfasern beider Hirnhälften miteinander. Bei ca. 1:1000 Menschen kann der Balken komplett fehlen oder nur partiell angelegt sein, eine Fehlbildung, die isoliert aber auch mit mehr als 200 Syndromen vergesellschaftet sein kann. Die vorgeburtliche Diagnostik einer kompletten Agenesie des CC ist ab der 20.SSW in den Händen von Spezialisten möglich, und ruht vorwiegend auf ein indirektes Zeichen wie das Fehlen des Cavum septi pellucidi (CSP) während der Messung des Biparietalen Durchmessers (BPD). Dagegen, wird die partielle Agenesie (pACC) selten pränatal entdeckt, da das CSP nicht fehlt.
Studie
In einer Studie aus München und Berlin, die in der Zeitschrift "Ultrasound Obstetrics Gynecology" veröffentlicht wurde, berichten Karl et al. über eine Beobachtung, die die Entdeckung der pACC erleichtern könnte. Die Autoren beobachteten, dass Feten mit einer pACC zwar ein Cavum septi pellucidi haben, aber die Form des CSP bei diesen Feten auffällig ist. In der Studie an 320 gesunden Feten zwischen 20 und 34 SSW wurde die Länge und die Weite des CSP gemessen und eine Ratio aus Länge/Breite gebildet. Gesunde Feten haben ein rechteckiges CSP mit einer Ratio, zwischen 2 und 3 während der zweiten Hälfte der Schwangerschaft. Die Untersuchung von 20 Feten mit einer pACC zeigte, dass in der Mehrzahl der Fälle die Maße des CSP verändert waren. In diesem Kollektiv war in 17/20 der Feten die Länge des CSP verkürzt, in 13/20 verbreitet aber in 19/20 war die Ratio kleiner als 5.Perzentile des Normalkollektivs. Als Orientierung schlagen die Autoren eine Ratio mit einem Cut-off von 1,5 als Hinweiszeichen für das Vorliegen eine pACC. Wird im Screening eine kleinere Ratio gemessen, besteht der dringende Verdacht auf eine pACC und der Untersucher sollte direkt den Balken in einem Midsagittalschnitt des Gehirns einstellen, um eine pACC zu bestätigen oder zu widerlegen.
Fazit
Diese Beobachtung ist von großer Bedeutung, denn sie kann im Rahmen des Screening Ultraschalls in der Schwangerschaft einfach integriert werden. Bisher wurde nur die Frage ob das CSP angelegt sei oder nicht als Hinweiszeichen betrachtet, aber nun ist es an der Zeit auch nach der Form zu schauen. Der subjektive Eindruck kann durch die Messung der Ratio objektiviert werden. Zukünftige prospektive Studien könnten diese Beobachtung bestätigen.

Prof. Dr. med. Rabih Chaoui
Praxis für Pränataldiagnostik Friedrichstraße 147
Prof. Dr. med. Chaoui & PD Dr. med. Heling & Dr. med. Sarut López
Friedrichstr. 147, 10117 Berlin – Mitte
Tel.: +49-30-20 45 66 77
Fax: +49-30-20 45 66 78
E-Mail: termin(at)feindiagnostik.de
Download (pdf-Datei 37 KB)
Aktualisierung: 01.04.2018
Artikel des Monats (März 2018)
Outcome after neoadjuvant chemotherapy in elderly breast cancer patients – a pooled analysis of individual patient data from eight prospectively randomized controlled trials
Gabriel von Waldenfels, Sibylle Loibl, Jenny Furlanetto, Anna Machleidt, Bianca Lederer, Carsten Denkert, Claus Hanusch, Sherko Kümmel, Gunter von Minckwitz, Andreas Schneeweiss, Michael Untch, Kerstin Rhiem, Peter A. Fasching and Jens-Uwe Blohmer
Outcome nach neoadjuvanter Chemotherapie bei älteren Brustkrebspatientinnen - eine gepoolte Analyse individueller Patientendaten aus acht prospektiv randomisierten Studien
Einführung
Jüngere Studien konnten den hohen Einfluss jüngeren Alters (<40 Jahre) auf die pCR (ypT0 ypN0) und damit die Prognose von Brustkrebspatientinnen nach neoadjuvanter Therapie aufzeigen. Gleichzeitig ist davon auszugehen, dass die Indikation zur NACT bei älteren Patientinnen (<65 Jahre) zurückhaltender gestellt wird. Dies mag mit der Annahme einer schlechteren Prognose oder der hohen Toxizität zusammenhängen. In dieser Analyse differenzieren die Autoren die Überlebensdaten nach histologischem Subtyp und Ansprechen auf NACT.
Methoden
Für diese Studie wurden acht prospektiv randomisierte GBG-Studien mit insgesamt 8949 Patientinnen ausgewertet. Die NACT aller Studien enthielt im Kern eine Anthrazyklin- und Taxen basierte Chemotherapie.
Ergebnisse
Grundsätzlich unterschieden sich in dieser Analyse die Patientencharakteristika in den verschiedenen Altersgruppen. So hatten ältere Patientinnen signifikant größere Tumore und eine höhere Häufigkeit von Lymphknotenbefall. Histologisch hatte die Gruppe der älteren Patientinnen die häufigsten östrogenrezeptor-positiven- und G2-Tumore. Zudem bestätigte sich die Korrelation von Alter zur pCR. Die multivariable logistische Regressionsanalyse der klinischen Parameter zeigte, dass junges Alter, T4-Stadium, invasiv duktale Karzinome und undifferenzierte Karzinome einen hohen prädikativen Faktor für die pCR darstellen. Innerhalb der molekularen Subgruppen zeigte sich, dass höheres Alter ein signifikanter Prädiktor für niedrigere pCR bei HER2- Karzinomen darstellt. Nichtsdestotrotz zeigten ältere HER2+ Patientinnen vergleichbare beziehungsweise bei HR+/HER2+ noch höhere pCR-Raten im Vergleich zu jüngeren Patientinnen.
Diskussion
In dieser Studie wurde der nachteilige Effekt höheren Alters auf die pCR unterstrichen. Dennoch zeigte sich, dass auch bei älteren Patientinnen die Rate einer pCR nach NACT hoch ist, speziell für HER2+ Karzinome. Zudem konnte gezeigt werden, dass die meisten ältere Patientinnen eine vergleichbar gute Prognose nach NACT haben, auch wenn keine pCR erreicht wird.
Fazit:
Neben der großen Untersuchungspopulation ist hier die wenig untersuchte Altersgruppe der älteren Patientinnen hervorzuheben. Die Tatsache, dass hier von den 8949 untersuchten Patientinnen lediglich 566 dieser Altersgruppen angehören, verdeutlicht, dass diese Patientinnen in klinischen Studien unterrepräsentiert sind. Es steht zudem im Kontrast zu der demographischen Entwicklung der untersuchten Bevölkerung. Insbesondere (Brust-)Krebspatientinnen machen mittlerweile die Hälfte der Behandlungen aus. Wie diese Studie zeigt, haben diese Patientinnen eine gute Chance auf eine pCR, beziehungsweise auf eine gute Prognose. Zudem wird die heutzutage zu vermutende Verbesserung körperlicher Funktionen älterer Patientinnen, wie der Nierenfunktion, wahrscheinlich zu wenig berücksichtigt und ist auch in dieser Studienpopulation nicht erfasst.

Prof. Dr. Jens-Uwe Blohmer
Ärztliche Centrumsleitung CC 17
Direktor der Klinik für Gynäkologie incl. Brustzentrum CCM/CBF
Charité – Universitätsmedizin Berlin
Charitéplatz 1
10113 Berlin
Download (pdf-Datei 48 KB)
Aktualisierung: 14.03.2018
Artikel des Monats (Februar 2018)
Berliner Aktionsprogramm für eine sichere und gute Geburt
Beschluss „Runder Tisch Geburtshilfe“ vom 01. Februar 2018
M. Abou-Dakn
Am DGGG - Kongresses im Oktober 2016 in Stuttgart haben sich die Vertreterinnen und Vertreter der Geburtshilfe im Rahmen der Arbeitsgemeinschaft Geburtshilfe und Pränatalmedizin (AGG in der DGGG) über die angespannte Situation der Geburtskliniken verständigt. Hierbei wurde bewusst, dass insbesondere in den Großstädten, aber auch in ländlichen Bereichen, zeitweilige Einschränkungen der Versorgung Schwangerer sich häufen.
Auf Initiative der Bundesarbeitsgemeinschaft für Leitende Ärztin und Ärzte in der Frauenheilkunde und Geburtshilfe, hatte der Berliner Verband eine Befragung der Berliner und Brandenburgischen Kliniken durchgeführt. Hierbei zeigte sich, dass aufgrund der deutlich zunehmenden Geburtenzahlen insbesondere in Berlin, häufige Einschränkungen notwendig wurden, die durch Personalmangel oder räumliche Knappheit bedingt waren.
Da das Thema zunehmend durch Berichte der Frauen, aber auch durch entsprechende Mitteilungen der Kliniken, medial Raum fasste, erfolgte nach ersten Gesprächen mit der Berliner Gesundheitssenatorin Delek Kolat im Januar 2017, ein erstes Treffen der Perinatalzentren im März 2017, organisiert von der Senatsverwaltung für Gesundheit, Pflege und Gleichstellung (SenGPG-Berlin).
In diesem konnte dargestellt werden, dass die Hauptbelastung der zunehmenden Geburten in Berlin von den Perinatalzentren Level 1 getragen werden, da die ca. 10.000 zusätzlichen Geburten in den letzten 10 Jahren, fast ausschließlich in diesen Zentren versorgt worden und nunmehr sowohl die räumlichen, als auch die personellen Kapazitäten nicht ausreichend sind. Eine bessere Datenerhebung, aktuelle Bedarfsberechnungen und die Verbesserung der Kommunikationsstrukturen zwischen den Kliniken, aber auch hinsichtlich der Berliner Feuerwehr wurden vereinbart.
Es folgten, organisiert von SenGPG-Berlin, unter Leitung der Senatorin, der erste Runde-Tisch zu Geburtshilfe, mit Beteiligung aller Akteurinnen und Akteure „Rund um die Geburt“ im September 2017.
Dort wurden die zwischenzeitlich erhobenen Daten der Berliner Situation dargestellt und aufgrund der Analyse, vier Hauptthemen identifiziert: Erstens Erweiterung eines „Notfall-Informationssystems“ für die Geburtshilfe (IVENA), zweitens Anpassung des Hebammenbedarfs (zum dem Zeitpunkt waren über 26 Vollkräfteäquivalente in den Berliner Kliniken vakant: knapp 9%), drittens Erfassung und Anpassung der räumlichen Kapazitäten (Kreissäle, Wochenbetten und Neo-Intensivbetten) an dem Bedarf.
Hieraus folgten drei Experten-Workshops, die die verschiedenen Themen bearbeiteten und eine Anhörung im Gesundheitsausschuss des Berliner Abgeordnetenhauses, der von allen Fraktionen unterstützt wurde.
Am 02.02.2018 erfolgte dann der zweite „Runde-Tisch“, in dem die erarbeiteten Teilergebnisse vorgestellt und abgestimmt wurden und die weitere Ausarbeitung beschlossen wurde.
Aus dem Aktionsprogram:
- Ausbildungskapazitäten für Hebammen erhöhen
um 130 Plätze bis zum Jahr 2020. Das Land Berlin würde dann künftig 332 Ausbildungsplätze vorhalten, 64 Prozent mehr als heute. - Ausbau der Kreißsäle
durch Landeszuschüsse mit 20 Millionen Euro zusätzlich zu den Landeszuschüssen. Hierfür haben bisher sechs Kliniken Bedarf angemeldet.
Zusätzlich konnte der Senat akut eine Erhöhung der Versorgungskapazitäten der Kliniken um 900 Geburten pro Jahr vereinbaren, da bereits erste Maßnahmen zur Verbesserung der Versorgung erfolgen konnten. Sie werden so bereits ohne Baumaßnahmen kurzfristig Engpässe auffangen. - Geburtshilfe bedarfsgerecht stärken
Anpassung der Bettenkapazitäten auf der Wochenbettstation und der Neonatologie. - Arbeitsbedingungen verbessern
Für Hebammen, Ärzte und Pflegende sollen die Bedingungen durch Entlastung fremder Tätigkeiten verbessert werden. Hierzu gibt es schon Beispiele von Kliniken, die in weiteren Arbeitsgruppen erörtert werden sollen.
Gleichzeitig soll die Unterstützung der Beleghebammen durch die Kliniken vereinheitlicht werden.
Die Senatsverwaltung für Gesundheit wird sich auf Bundesebene – unter anderem durch eine Initiative im Bundesrat – dafür einsetzen, dass die Personalmindestbemessung für das Pflegepersonal auch für Hebammen auf Geburtsstationen gilt und das Personal wirklich entlastet. Dies muss einhergehen mit einer Refinanzierung für die Krankenhäuser und der Ausweitung der Ausbildungskapazitäten. Die Berliner Krankenhäuser werden als Arbeitgeber mit Unterstützung des Berliner Hebammenverbandes eine Kampagne auflegen, die für mehr Hebammen in den Kliniken wirbt. - Akademisierung des Hebammenberufs aktiv gestalten
Die Senatsverwaltung für Wissenschaft und die Senatsverwaltung für Gesundheit werden die Erarbeitung des Gesetzesentwurfs zur Umsetzung der Akademisierung der Hebammenausbildung eng begleiten und aktiv darauf hinwirken, dass der Bundesgesetzgeber einen Entwurf vorlegt, der die Akademisierung fristgerecht umsetzt und eine Umsetzung in Berlin gewährleistet. - Anerkennungsverfahren für Hebammen aus EU- und Drittstaaten unterstützen
Das Land Berlin hat im Landesamt für Gesundheit und Soziales (LAGeSo) vier zusätzliche Stellen für die Anerkennung von Berufsqualifikationen geschaffen, die bis Mai 2018 besetzt sein werden. Dies wird die Antragsbearbeitung beschleunigen.
In Zusammenarbeit mit dem LAGeSo wird das Berliner Landesnetzwerk „Integration durch Qualifizierung (IQ)“ die Durchführung dieses Anpassungslehrgangs unterstützen. Zudem wird es die Entwicklung von online-Kursen/E-Learning befördern. Ebenfalls wird es die notwendige Praxisanleitung finanziell fördern. - Digitale Plattform zur Vermittlung von Hebammen einführen
Mit der Plattform können werdende Eltern effizienter und zuverlässiger eine Hebamme finden. Auch wird es Hebammen möglich sein, über die Plattform leichter eine Vertretung zu finden. Zusätzlich wurde vereinbart, dass Kliniken über diese Plattform nach Vertretungen suchen können. - Transparenz über Kreißsaalkapazitäten schaffen
IVENA als Informationssystem wird ab April 2018 zur Verfügung stehen. Hieraus kann auch leichter die zukünftige Entwicklung der zeitweiligen Schließungen objektiviert werden. Das System soll nur den Kliniken und der Feuerwehr zu gezielten Weiterleitung dienen. Werdende Eltern sollen auch zukünftig respekt- und verantwortungsvoll von den Kliniken versorgt und ggf. weitergeleitet werden. - Sensibel und situationsgerecht mit Schwangeren kommunizieren
Die Geburtskliniken stellen durch zugewandte und transparente Kommunikation sicher, dass Schwangere sich bei ihnen jederzeit gut informiert und aufgehoben fühlen.
Unter Federführung der Patientenbeauftragten werden die Informationen für Schwangere gemeinsam mit Geburtskliniken und niedergelassenen Ärztinnen und Ärzten so überarbeitet, dass werdende Eltern und Schwangere eine bewusste Wahl für die Geburtssituation treffen können.
Die Krankenhäuser entwickeln ein Kommunikations- und Verlegungskonzept für Versorgungsengpässe. Sie verpflichten sich, in solchen Ausnahmefällen in denen Frauen an andere Kliniken weitergeleitet werden müssen, untereinander besser zu kooperieren und relevantes Personal für den zugewandten Umgang mit Hochschwangeren zu schulen. - Aktionsprogramm Geburtshilfe aktiv umsetzen
Alle Teilnehmerinnen und Teilnehmer des Runden Tisches verpflichten sich, im Rahmen ihrer Zuständigkeit einen positiven Beitrag zur Verbesserung der Berliner Geburtshilfe zu leisten. Dazu gehört auch die Umsetzung des Aktionsprogramms Geburtshilfe. Die Senatsverwaltung für Gesundheit wird die verfügbaren Daten zur Entwicklung in diesem Bereich systematisch zusammentragen, um in Zukunft schnell und angemessen reagieren zu können.
Zusammenfassend
kann festgestellt werden, dass die lösungsorientierte Zusammenarbeit aller Gruppen bereits jetzt viele Konflikte gelöst hat und insbesondere dazu beigetragen hat, dass die werdenden Eltern weniger durch die angespannte Situation irritiert werden.
Der Zusammenhalt der Berliner Kliniken, der Hebammen und Ärztinnen /Ärzten, trägt dazu bei, das hohe Niveau der Berliner Geburtshilfe darzustellen. Probleme zu besprechen und Lösungen gemeinsam mit der Politik zu finden, ist sicherlich der beste Weg die Arbeitsbedingungen für uns alle zu verbessern und letztlich eine sichere Geburt unter Berücksichtigung der Wünsche werdender Eltern zu ermöglichen.
Die ausführliche Publikation zum Aktionsprogramm finden Sie unter: https://www.berlin.de/sen/gesundheit/_assets/themen/stationaere-versorgung/180201_aktionsprogramm-geburtshilfe.pdf

Prof. Dr. med. Michael Abou-Dakn
Chefarzt der Klinik für Gynäkologie und Geburtshilfe
St. Joseph-Krankenhaus Berlin Tempelhof
Wüsthofstr. 15 12101 Berlin
Download (pdf-Datei 29 KB)
Aktualisierung: 01.02.2018
Artikel des Monats (November 2017)
Körperliche Aktivität verbessert die Prognose nach Mammakarzinom
Exercise following breast cancer: exploratory survival analyses of two randomised, controlled trials
Breast Cancer Res Treat , Received: 11 October 2017 / Accepted: 14 October 2017
S. C. Hayes · M. L. Steele · R. R. Spence · L. Gordon · D. Battistutta ·
J. Bashford · C. Pyke · C. Saunders · E. Eakin
Hintergrund:
Zahlreiche wissenschaftliche Untersuchungen belegen, dass regelmäßige körperliche Aktivität in Form von moderatem Ausdauer- und Kraftsport, mindestens 150 Minuten pro Woche, positive Auswirkung auf den Körper und die Psyche von Frauen nach Brustkrebs hat. Viele der Daten zu den positiven Effekten und Auswirkung der körperlichen Betätigung sind retrospektiv, einige prospektiv, erhoben worden. Hierzu zählen die Ergebnisse zur Verbesserung des Fatigue Syndroms , die Steigerung der Leistungsfähigkeit und Fitness und zur besseren Kontrolle des Körpergewichtes durch Sport. Auch werden bessere kognitive Leistungen, mehr Konzentration, eine Stärkung des Selbstwertgefühls, bei weniger Angst und Depression und damit eine bessere Lebensqualität mit Körperlichen Training bei den Frauen beschrieben. Frauen nach Mamakarzinom erleben bei regelmäßiger körperlicher Betätigung eine bessere Körper Wahrnehmung, fühlen sich sozial aufgeschlossener und besitzen eine bessere Beziehungsfähigkeit. Durch die regelmäßige körperliche Anstrengung entsteht auch ein besserer Schlaf. Es gibt einige Hinweise, dass körperliche Aktivität nach Mammakarzinom das Überleben und die krankheitsfreie Zeit nach Mamakarzinom positiv beeinflussen kann.
Ziel:
Der „Exercise for Health Trail“ ist eine randomisierte, kontrollierte und prospektiv angelegte Untersuchung, um den Effekt eines 8-monatigen pragmatischen Interventions-Programmes zur Motivation und Durchführung einer körperlicher Aktivität von +150 Minuten/ Woche und einer Kotrollgruppe zu untersuchen. Die Interventionsgruppe wurde aufgefordert innerhalb von 6 Wochen nach abgeschlossener OP/ Strahlentherapie eines neu diagnostizierten Mammakarzinoms sich regemäßig körperlich zu betätigen. Die Frauen in der Interventionsgruppe hatten in den 8 Monaten insgesamt 16 Termine (persönliche oder telefonische Gespräche mit Anleitung durch eine Physiotherapeutin zur Durchführung der angestrebten Körperlichen Betätigung).
Ergebnisse:
Durch die aktuelle australische Untersuchung an knapp 400 Frauen nach Mamakarzinom konnte in der Interventionsgruppe ein verbessertes Gesamtüberleben von 5-6% im Vergleich zur Kontrollgruppe festgestellt werden. Das mediane Follow-Up betrug 8 Jahre. Der signifikante Unterschied zeigte sowohl im Gesamt- als auch im Krankheitsfreien Überleben für die Frauen die körperlich aktiv waren. Unabhängig vom Alter der Patienten, den Body Maß Index, dem Tumorstadium, den Nebendiagnosen (Herz-Kreislauferkrankungen, Diabetes, Osteoporose) zeigte sich ein über 5 % besseres Überleben bei den Frauen. Dieses Ereignis war ausgeprägter bei den Patienten die jünger waren, mit einem Tumorstadium 2+ und mit mindestens einer Komorbidität. Höhere Level an körperlicher Aktivität (mehr als 150 min/Woche und mindestens 10 min/Woche intensives Training) verbesserten den Effekt außerdem. Die beschriebenen Ergebnisse für körperliche Aktivität bei Patienten während und nach abgeschlossener Brustkrebstherapie zeigen einen klaren Benefit in Bezug auf die Lebensqualität und auch auf internistische Parameter wie Herz-Kreislauferkrankungen, Diabetes und Osteoporose.
Abschließend lässt sich sagen: Ein Interventionsprogramm für Frauen nach Brustkrebs (+150 min/ W körperliche Aktivität) ist sicher, einfach und kosteneffektiv. Weitere Verbesserung zeigte sich in dieser Untersuchung auch in Bezug auf Fatigue und Fitness.
In Deutschland sind diese Erkenntnisse bekannt, im Rahmen der AGO wird die körperliche Aktivität nach Mammakarzinom mit einem Doppel plus ausgezeichnet. Eine strukturelle Umsetzung fehlt in Deutschland.
Fazit:
Jede Patientin nach Mammakarzinom, insbesondere bei Komorbidität sollte zur Verbesserung ihrer eignen Prognose angehalten werden, sich mindestens 150 besser 180 min /Woche, an 4 Tagen /Woche, moderat körperlich zu betätigen (z.B. Flottes Gehen+/- Stöcken, leichtes Laufen, Radfahren, Schwimmen). Die hier vorgestellte Studie zeigte, dass eine Intervention mit körperlichem Training zu einer Verbesserung des Gesamtüberlebens nach Mammakarzinom um 50% führt und das krankheitsfreie Überleben um 30% gebessert wird.
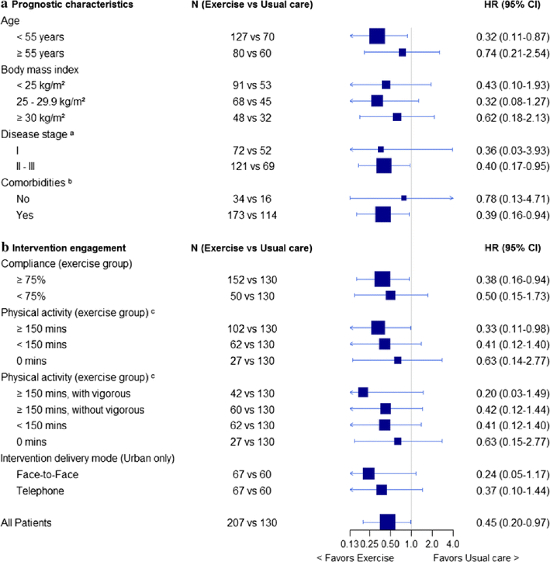
Fig. 1: Der Forest plot zeigt die Hazard Ratio (HR) für die "Exercise group" auf das Überleben und für alle Patientinnen.

Dr. med. Anke Kleine-Tebbe
Chefärztin Brustzentrum
DRK Kliniken Berlin | Köpenick
Salvador-Allende-Straße 2 - 8
12559 Berlin
www.drk-kliniken-berlin.de
Download (pdf-Datei, 89 KB)
Aktualisierung: 22.11.2017
Artikel des Monats (Oktober 2017)
Frauenärzte müssen impfenUnter dem Aspekt der Nachhaltigkeit zählen Impfungen zu den wichtigsten medizinischen Errungenschaften.
Die Durchführung von Impfungen gemäß Stiko (Ständige Impfkommission) leisten dem Aufbau eines Individual- und Bevölkerungsschutzes einen wesentlichen Beitrag.
Impfungen schützen vor impfprävalenten Infektionskrankheiten, ein möglicher unsachgemäßer Gebrauch von Antibiotika kann reduziert werden.
Frauenärzte sollen sich immer wieder neu für das Schließen der Impflücken, bei der weiblichen Bevölkerung, einsetzen. Durch das Kontrollieren des Impfpasses kann den Frauen, bei der regelmäßigen Vorsorge, der Hinweis auf fehlende Impfungen gegeben werden und diese aufgefrischt bzw. nachgeholt werden.
So kann bei Frauen mit Kinderwunsch vorsorglich der Nestschutz für künftigen Nachwuchs angelegt werden.
Auch die Notwendigkeit der Impfung gegen humane Papillomviren ( HPV ) für junge Mädchen hin zum Schutz vor einer sexuell übertragbaren Krankheit und für die Chance auf ein Leben frei von Zervixkarzinom ist ein wesentlicher Bestandteil unserer täglichen Arbeit.
Harald zur Hausen veröffentlichte 1976 zum ersten Mal die Hypothese das humane Papillomviren Zervixkarzinom auslösen können - 32 Jahre später erhielt er dafür den Nobelpreis für Medizin.
Seit 2006 gibt es einen Impfstoff gegen HPV.
Die Wirksamkeit der Impfung ist seit Jahren in der Diskussion.
Nicht einmal die Hälfte aller jungen Mädchen sind in Deutschland geimpft, während die Impfrate in Ländern mit Schulimpfprogrammen 70 - 80 Prozent beträgt.
Leider gibt es bei Impfungen ein großes Potenzial an Verunsicherungen.
Anstelle des Erkrankungsrisikos steht bei Patientinnen häufig das erhöhte Impfrisiko im Vordergrund ohne dabei das Verhältnis zwischen beiden zu sehen.
Zum Thema HPV-Impfung liegen weltweit Studien mit insgesamt 75.000 Patientinnen vor. Alle Studien bestätigen das hohe Wirksamkeits- und Sicherheitspotential der Impfung.
Symptome, wie Fieber als direkte Impfreaktion seien möglich, anhaltende Nebeneffekte oder erhöhtes Risiko gebe es jedoch nicht.
Durch die HPV Impfung sind sowohl die Erkrankungszahlen an Krebsvorstufen als auch die Genitalwarzen deutlich zurückgegangen. Gerade der Rückgang an Krebsvorstufen ist für junge Frauen ein Fortschritt, denn dadurch können Operationen vermieden werden, die bei späteren Schwangerschaften zu Komplikationen führen könnten.
Seit einem Jahr steht nun ein Impfstoff zur Verfügung, der gegen neun Hoch-und Niedrigrisiko HPV-Typen zu nahezu 100 Prozent wirksam ist. Damit wird eine 90 prozentige Protektion gegen HPV-assoziierte Karzinome, präkanzeröse Läsionen und Genitalwarzen erwartet.
So lange es aber unbelehrbare Impfgegner gibt, viele Menschen Impfungen für gefährlicher als die Erkrankung halten, hilft nur die dauernde sachliche Aufklärung, die sich auf Studienerkenntnisse und wissenschaftliche Beweise stützt.
Es ist daher eine wichtige Aufgabe, nicht nur die jungen Mädchen anzusprechen, ebenso kann auch über die Mütter eine gute Aufklärung erreicht werden, so dass sich in Zukunft in Deutschland die Impfrate der HPV Impfung deutlich verbessern könnte.

Dr. med. K. Trenkler - Kühling
Fachärztin für Frauenheilkunde & Geburtshilfe
trenkler-kuehling@gmx.de
Download (pdf-Datei, 38 KB)
Aktualisierung: 03.11.2017
Artikel des Monats (September 2017)
Yüksel E(1), Ertan K(2). Grundlagenwissen zum Zugang zur muslimischen Patientin im Praxisalltag. gynäkologische praxis 42, 285-288 (2017).1:Praxis für Frauenheilkunde und Gynäkologie in Berlin, BGTM; DTGG 2:Klinikum Leverkusen, Chefarzt der Gynäkologie und Geburtshilfe, DTGG
Grundlagenwissen zum Zugang zur muslimischen Patientin im Praxisalltag
Aus dem 11. Lagebericht der Integrationsbeauftragten der Bundesregierung, Aydan Özoguz, geht hervor, dass etwa ein Fünftel der Menschen in Deutschland, 17,1 Millionen, einen Migrationshintergrund hat. Im Vergleich zu 2014 ist die Zahl um 1,8 Mio. gestiegen. 50% dieser 17 Mio. Menschen hat einen deutschen Pass. 2015 sind rund 1.14 Mio. Menschen nach Deutschland gezogen: davon waren 45% EU-Bürger, 1/3 Asiaten und 5% Afrikaner. Wie in den Jahren zuvor ist ein Großteil der Zuwanderer EU-Bürger. Insbesondere im Bereich Bildungsteilhabe sind Fortschritte zu sehen: Abiturquote von 2010 bis 2015 von 9% auf 17% gestiegen, auch deutliches Plus bei mittleren Abschlüssen und Kita-Besuchen. Dennoch haben Migranten auf dem Arbeitsmarkt schlechtere Chancen: werden seltener zu Bewerbungsgesprächen eingeladen und sind häufiger arbeitslos. Die Zahl der Integrations-, Sprachkurse und Alphabetisierungskurse ist von 2013 bis 2015 um knapp 70% gestiegen.
Der seit Jahren andauernde Bürgerkrieg in Syrien, Irak und anderen Muslimisch geprägten Ländern begünstigt ansteigende Zahlen der Asylanwärterinnen aus diesen Kulturkreisen: allein im Jahre 2015 bis zu 1 Mio. Daraus resultiert vorübergehend eine deutliche Steigerung der Zahl der in Deutschland lebenden Muslime mehr als 5 Mio. In diesem Zusammenhang kommt auf uns Gynäkologen und Geburtshelfer eine besondere Aufgabe in der Versorgung dieser Frauen im Praxisalltag zu. Der Zugang zur muslimischen Patientin im Praxisalltag ist durch mangelnde Sprachkenntnis und niedrige Schulbildung für das medizinische Personal erschwert. Durch Kenntnis der Kultur, Religion und des soziokulturellen Hintergrundes wird zu einem die Beratung und Betreuung dieser Personengruppe erleichtert und unnötige Missverständnisse im Praxisalltag im Umgang mit der muslimischen Patientin vermieden und somit das Vertrauen in der Arzt-Patientin-Beziehung aufgebaut. Besonderheiten dieser Gruppe werden im o.g. Artikel grundlegend dargestellt und im Folgenden zusammengefasst:
Die jüngste der drei Weltreligionen ist der vom Propheten Mohammed (570-632) verkündete Islam, neben Judentum und Christentum eine weitere monotheistische Offenbarungsreligion. Nach islamischem Glauben sind Psalter Davids, Thora, Evangelium und Koran verschiedene Offenbarungsschriften der gleichen Tradition (vgl. Sure 5/44-48). Sunniten (90%) und Schiiten (10%) bilden die zwei größten Gruppen in der islamischen Welt (ca. 1.5 Milliarde). Die Mehrheit der in Deutschland lebenden Muslime sind Sunniten (ca. 80%). Drei sich gegenseitig ergänzende Grundsätze prägen das Gesundheits- und Krankheitsverständnis: Nach islamischem Glauben ist das Erdenleben ein Prüfungsort (vgl. Sure 67/2). Zu den vielfältigen Prüfungsarten gehören auch Krankheiten, so wird Geduld als natürliche Konsequenz des Glaubens und somit diesen selbst auf die Probe gestellt.
Im gynäkologischen Praxisalltag ist "Schamgefühl" eine besondere Herausforderung. Verständnis von körperlicher Unversehrtheit und Intimität prägt auch das Schamgefühl und die daraus folgenden Handlungsformen (vgl. Sure 24/30-1).
Heiratswillige Männer der zweiten und dritten Generation haben die Tendenz, ihre Ehepartnerin aus dem Ursprungsland der Eltern zu holen, diese kommen mit mangelnder Sprachkompetenz. Eine behinderte Kommunikation im Praxisalltag erschwert das Verständnis und begünstigt unnötige Diagnostik und Therapie. Emotionale Offenheit zwischen Arzt und Patientin wird durch die "Sprachlosigkeit" unterbunden.
Sexuelle Aufklärung findet weder in den Schulen im Ursprungsland der Eltern noch in der Familie statt. Ohne Wissen über Körperfunktionen und Sexualität werden junge Frauen verheiratet.
Da Jungfräulichkeit religiös und gesellschaftlich ein wichtiges Attribut der unverheirateten muslimischen Frau ist, dürfen diese keine vorehelichen, sexuellen Kontakte haben.
Verhütungsmethoden, die eine Befruchtung der Eizelle nur vorübergehend verhindern, sind erlaubt, am meisten praktiziert bei türkischen Muslimen ist der Coitus Interruptus.
Therapeutische Maßnahmen zur Erlangung einer Schwangerschaft dürfen unter bestimmten Bedingungen in Anspruch genommen werden: Ei- und Samenzellspende und Leihmutterschaft sind streng untersagt.
5 Säulen des Islam: Glaubensbekenntnis, 5x täglich Beten gegen Mekka, Pilgerfahrt nach Mekka, Entrichten der Armensteuer und fasten im heiligen Monat Ramadan: ausgenommen vom Fasten sind Kleinkinder, Reisende, chronisch Kranke, Menstruierende, Schwangere und Stillende (vgl. Bakara Sure 2/184-185).

Dr. med. Emine Yüksel
Praxis
Frauenheilkunde und Geburtshilfe
Hermsdorfer Damm 214
13467 Berlin
Download (pdf-Datei, 41 KB)
Aktualisierung: 07.09.2017
Artikel des Monats (August 2017)
Zum möglichen Zusammenhang von Brustsilikonimplantaten und dem Auftreten von LymphomenZusammenfassung des
243rd Statement by the German Society of Gynecology and Obstetrics (DGGG) in Response to the Call for Data on the Safety of PIP Silicone Breast Implants and the Possible Association between Breast Implants and ALCL by the Scientific Committee on Health, Environmental and Emerging Risks (SCHEER) of the European Commission
This statement was written by Prof. Jens-Uwe Blohmer, Klinikdirektor, Klinik für Gynäkologie mit Brustzentrum, Charité – Universitätsmedizin Berlin, 10117 Berlin, Germany and
Prof. H. Peter Sinn, Sektionsleiter Gynäkopathologie, Universitätsklinikum Heidelberg, 69120 Heidelberg, Germany.
Geburtshilfe Frauenheilkd 2017; 77(06): 617, DOI: 10.1055/s-0043-106280
Einleitung
Silikon-Brustimplantate bestehen aus Polydimethylsiloxan (PDMS). PDMS ist eine Gruppe von Silizium-basierten organischen Polymeren mit einer Hauptkette von wechselnden Silizium- und Sauerstoffatomen. Die Hülle aller Implantate besteht aus einem Silizium-Elastomer. Die Oberfläche der Implantate kann glatt oder strukturiert sein. Verschiedene Prozesse werden verwendet, um eine Texturierung zu erstellen.
Seit 2015 berichtet die internationale Literatur über eine erhöhte Anzahl von Lymphomen, insbesondere von Anaplastischen großzelligen Lymphomen (ALCL) bei weiblichen Patientinnen mit Silikonbrustimplantaten.
Ursachen und Verlauf der ALCL
Wesentliche definierende Merkmale der ALCL sind eine Proliferation lymphatischer Zellen mit starker Expression des Zytokin-Rezeptors CD30 und einem charakteristischen Ausbreitungsmuster. Die ALCL tritt in zwei Formen auf: als primär systemische ALCL, oder als primär kutane ALCL. Die primär kutane ALCL hat ein 5-jähriges Gesamtüberleben von ca. 90%. Die primär systemische Form ist aggressiver (5-Jahres-OS: 80%) und betrifft vor allem Patienten mit einem mittleren Alter von etwa 50 Jahren. Die ALCL ist insgesamt sehr selten und umfasst nur 3% aller Non-Hodgkin-Lymphome und 0,04 bis 0,5% aller malignen Erkrankungen der Mamma.
Als mögliche Ursache für das Auftreten der ALCL werden zum einen chronische Entzündungen, hervorgerufen durch Bakterien im die Implantate umgebenden Biofilm genannt. Der Biofilm wird auch für das Entstehen der Kapselfibrose verantwortlich gemacht. Eine weitere Hypothese zur Entstehung der ALCL benennt die „Silikonblutung“, d.h. die Diffusion kleinster Silikonpartikel durch die Silikon-Elastomerumhüllung der Implantate, welche vor allem bei älteren Implantaten stärker ausgeprägt ist. Histiozyten reagieren mit diesen Fremdkörpern und bilden Riesenzellen und Granulome.
Besonders ausgeprägt ist die Silikonblutung bei Brustimplantaten der Firma PIP, welche mit Industrie-Silikon gefüllt wurden. Moderne Implantate besitzen eine dickere Hülle und bestehen aus hochvernetztem Silikon und gelten daher als besonders sicher.
Implantat-assoziierte ALCLs wurden bisher vor allem im Bereich der Implantatkapsel entdeckt. Das biologische Verhalten ist in diesen Fällen ähnlich der primär kutanen Form der ALCL. Die FDA berichtet über eine Inzidenz Implantat-assoziierter ALCLs zwischen 0,6 und 1,2 pro 100000. Die ALCL tritt weit häufiger bei texturierten als bei glatten Implantaten auf. Eine Häufung des Auftretens der ALCL bei PIP-Implantaten wurde bisher nicht bestätigt.
Ein Hinweis für das Auftreten der ALCL kann die späte (d.h. mehr als ein Jahr nach Implantation) Bildung von Seromen sein, welche vor allem durch die Ultraschalluntersuchung entdeckt werden.
Empfehlungen für die Praxis
Eine Konsensuskommission empfiehlt daher die halbjährliche klinische Untersuchung der Patientinnen in den ersten 5 Jahren nach Implantat-Einlage sowie die Ultraschalluntersuchung in den ersten zwei Jahren.
Die FDA empfiehlt zudem, dass alle spät auftretenden Serome sowie reseziertes Kapselgewebe auf das mögliche Vorhandensein einer ALCL untersucht werden.
Die Behandlung der Silikonimplantat-assoziierten ALCL besteht aus der Entfernung der Kapsel gefolgt von der postoperativen Bestrahlung.
Die Autoren des Statements zitieren im Folgenden wesentliche wissenschaftliche Arbeiten, die die Ursachen, die Häufigkeit in Abhängigkeit von verschiedenen Faktoren und die klinischen Verläufe der Implantat-assoziierten ALCL beschreiben. Vor allem in späteren Stadien können nicht alle Patientinnen von der ALCL durch die Kapsulektomie geheilt werden.
Zusammenfassung
Die Autoren betonen, dass Patientinnen, die im Rahmen kosmetischer oder rekonstruktiver Eingriffe ein Implantat erhalten, über die seltene Möglichkeit des Auftretens der ALCL und seiner Symptome (späte Serome, Kapselfibrose) aufgeklärt werden sollten. Silikonimplantate der Firma PIP sollten aufgrund des erhöhten Auftretens von Implantatrupturen und Kapselfibrosen entfernt werden.

Dr. med. Elke Keil
Chefärztin Abteilung für Gynäkologie
Leiterin des Brustzentrums und Gynäkologischen Krebszentrums
Park-Klinik Weißensee
Schönstraße 80
13086 Berlin
Download (pdf-Datei, 38 KB)
Aktualisierung: 29.07.2017
Artikel des Monats (Juli 2017)
Glazener CM et al. (PROSPECT study group).Mesh, graft, or standard repair for women having primary transvaginal anterior or posterior compartment prolapse surgery: two parallel-group, multicentre, randomised, controlled trials (PROSPECT).
Lancet. 2017 Jan 28;389(10067):381-392.
Einleitung
Der Einsatz vaginaler Netze in der Deszensuschirurgie wird sehr kontrovers diskutiert, FDA-Warnungen der Jahre 2009 und 2011 haben diese Diskussion verursacht. Vorhandene Studien sind oft weder prospektiv, noch randomisiert, kleine Fallzahlen lassen keine allgemeinen Schlussfolgerungen zu.
Methode
Im Rahmen einer multizentrischen, randomisierten Studie, unter Einbeziehung von 35 Zentren und 65 Operateuren, wurde die transvaginale Rekonstruktion des anterioren bzw. posterioren Kompartiments in der einen Gruppe durch Faszienrekonstruktion vergleichend mit der Polypropylenenetz-Interposition untersucht. Im zweiten Studienarm wurde die Faszienrekonstruktion mit der Interposition von biologischen Interponaten (azelluläre Kollagenmatrix bzw. Dünndarmsubmukosa von Schweinen, Knochenhaut) verglichen. Jeder Operateur durfte selbst entscheiden, welche Technik er benutzt. Im 1-Jahres-Verlauf erfolgte die anatomische Bewertung unter Nutzung des Pelvic Organ Prolapse Quantification system (POP-Q), nach 6, 12 und 24 Monaten erfolgte die Fragebogenerfassung der Lebensqualität (VAS, EQ-5D-3L) und Prolapsbeschwerdesymptomatik (Pelvic Organ Prolapse Symptom Score, POP-SS).
Ergebnisse
865 Frauen (430 Faszienrekonstruktionen, 435 Polypropylenenetze) wurden für die „Mesh“-Gruppe und 735 Frauen (367 Faszienrekonstruktionen, 368 biologische Interponate) für die „Graft“-Gruppe rekrutiert. Im 1-Jahresverlauf zeigten sich in den jeweiligen Gruppen keine signifikanten Unterschiede bzgl. des POP-SS, EQ-5D-3L, der Lebensqualität bedingt durch Harn- bzw. Analinkontinenz und schwerer Dyspareunie. Die objektive Rezidivrate war in der „Mesh"- und „Graft“-Gruppe höher, als bei den Frauen mit Faszienrekonstruktion, ohne dass die Unterschiede statistisch signifikant waren. Innerhalb des 2-Jahresverlaufes unterzogen sich 6% der Frauen einer erneuten Senkungsoperation im voroperierten (2-3%) bzw. anderen Kompartiment (2-3%), ohne dass sich hier ein Unterschied zwischen den Gruppen zeigte, was gleichermaßen für Harninkontinenzoperationen (1 bzw. 2%) im Beobachtungszeitraum gilt. Die peri- und postoperative Komplikationsrate war, die Mesh-Komplikationen ausgenommen, in allen Gruppen unter 10%, ebenfalls ohne statistisch signifikante Unterschiede zwischen den Gruppen. „Mesh“-Komplikationen wurden im ersten Jahr mit 7% und im zweiten Jahr mit 6% dokumentiert, davon waren 72 bzw. 76% asymptomatisch und in 64 bzw. 59% die Größe der Erosion > 1 cm2.
Interpretation
In der Primärsituation profitieren Frauen mit einem Deszensus im Rahmen der vaginalen Rekonstruktion nicht durch die Interposition von monofilamenten, makroporösen Polypropylenenetzen bzw. biologischen Netzen hinsichtlich der Lebensqualität, des Operationsergebnisses und der Komplikationen im 1-Jahresverlauf. Die Fragebogenanalyse im 2-Jahresverlauf kommt zum gleichen Ergebnis. Schließlich wurde aber bei jeder zehnten Patientin eine Netzkomplikation dokumentiert. Inwieweit die Frauen nach Netzinterposition im Langzeitverlauf durch ein stabileres anatomisches Ergebnis profitieren, aber unter Umständen auch durch vermehrte Netzkomplikationen belastet sind, muss sich noch zeigen.
Das Studienziel bestätigt die Empfehlung der AGUB und der Europäischen Union (Sientific Committee on Emerging and Newly Identified Health Risks; SCENIHR; Juni 2015), dass es in der Regel nicht erforderlich ist, in der Primärsituation eine Netzinterposition durchzuführen. Die vaginale Netzinterposition ist nur in der Rezidivsituation bzw. dann, wenn der Operateur weiß, dass das Vorgehen ohne Netzinterposition zum Misserfolg führen wird, gerechtfertigt. Indikationen für die primäre vaginale Netzinterposition können der ausgeprägte Prolaps durch einen kombinierten zentralen und lateralen Defekt, der ein- bzw. beidseitige Levatorabriss bzw. der Wunsch nach Uteruserhalt trotz dessen Deszensus in der postmenopausalen, multimorbiden Situation sein. Diese Gründe sollten in der Aufklärung, dem Operationsbericht und in der Epikrise dokumentiert werden.
Der Studienarm zum Vergleich der Faszienrekonstruktion mit biologischen Netzstrukturen ist aus deutscher und auch anderer Länder Sicht ohne klinische Relevanz, da dieser Gewebeersatz schon seit Jahren nicht mehr empfohlen wird, in England aber noch großzügig zur Anwendung kommt.
Das Studiendesign ist pragmatisch, aufgrund der hohen Patientinnenzahl und Anzahl von Operateuren ist kaum ein Bias möglich. Da jeder Operateur mit den Netzstrukturen und Operationstechniken arbeiten durfte, mit denen er die beste Erfahrung gesammelt hatte, konnte die maximale Operationsqualität in die Studie einfließen. So kamen auch im Studienarm der Polypropylenenetze unterschiedliche Techniken zur Anwendung, standardisiert war nur die Netzqualität (Typ I nach Amid). Aufgrund der aktuellen Erfahrungen mit vaginalen Netzen sollten diese auch leichtgewichtig sein (< 25 g/m2), über eine apikale Fixation bds. am Lig. sacrospinale verfügen und jeweils über ein bis zwei Fixationspunkte an der seitlichen Beckenwand (in Höhe des Blasenhalses und ggf. in Höhe des Blasenbodens) verfügen.

Prof. Dr. med. Ralf Tunn
Chefarzt Klinik für Urogynäkologie
Koordinator Deutsches Beckenbodenzentrum
Alexianer St. Hedwig-Krankenhaus
Hamburger Straße 5 - 11
10115 Berlin
Download (pdf-Datei, 145 KB)
Aktualisierung: 04.07.2017
Artikel des Monats (Juni 2017)
Coughlan B et al. The Second Victim: a Review. European Journal of Obstetrics & Gynecology and Reproductive Biology. 2017; 213, 11–16Einleitung:
Schwangerschaft und Geburt werden heute in der Öffentlichkeit in erster Linie als ein stets physiologisch ablaufender Prozess dargestellt und aufgefasst. Krankheit und Tod sind in diesem Zusammenhang "Nichtereignisse" und ein (ärztlicher) Fehler ist in dieser Sichtweise die einzige mögliche Ursache unerwünschter Ereignisse.
Alle, die rund um die Geburt tätig sind, wissen, dass auch die Geburtshilfe nur eine "unvollkommene Kunst" ist. Auch und grade in der Geburtshilfe kommt es zu ungünstigen Verläufen und auch Fehler können passieren. Wenn das geschieht, sind ähnlich wie bei einem Dominoeffekt, sofort drei Personengruppen betroffen: das sog. erste Opfer (= die Patientin), das sog. zweite Opfer (= das Kreißsaalteam) und das sog. dritte Opfer (= das Krankenhaus bzw. "die Organisation"). Aktuell gewinnen Forschungsarbeiten zum "zweiten Opfer" an Bedeutung.
Methoden:
Die hier vorgestellte Übersichtsarbeit von Coughlan et al. (2017) zielt nicht allein auf das generelle Phänomen des "zweiten Opfers" ab, sie konzentriert sich vor allem auf die peripartale Betreuung. Die Datenbanken MEDLINE, EMBASE, CINAHL wurden auf Risikofaktoren, Prävalenz und auf die Auswirkungen auf die zweiten Opfer hin durchsucht, um Empfehlungen geben zu können.
Ergebnisse:
Das "Phänomen des zweiten Opfers" tritt häufig auf. Es wird, je nach Untersuchungskollektiv, eine Prävalenz von 10 bis ca. 73% der Betroffenen im Gesundheitswesen angegeben. Die "ersten Opfer", also die Frauen mit ihren Neugeborenen und ihren Familienangehörigen, bedürfen einer kontinuierlichen und qualifizierten Betreuung.
Die zweite Opfergruppe sind die am Geschehen beteiligten Ärzte/Ärztinnen und Hebammen. Die meisten Erfahrungen der "zweiten Opfer" sind sehr negativ: Angst, Scham, Schuldgefühle und körperliche Symptome, Depressionen bis hin zur posttraumatischen Belastungsstörung können die Folge sein. Es werden aber auch positive Auswirkungen beschrieben: so kommt es bei einigen Betroffenen zu einer Verbesserung des Durchsetzungsvermögens, der Kommunikation, der Patientinnenbetreuung und der Lernbereitschaft.
Die letzte Gruppe, die "dritten Opfer", sind die medizinischen Einrichtungen, in denen das negative Ereignis vorgefallen ist. Negative Outcomes in Einzelfällen und Auswirkungen von Fehlern können das Image einer Klinik über Jahre hinweg beschädigen. Nach einem Fehler oder einem kritischen Ereignis gibt es zwei gleich wichtige Komponenten im Auswertungsprozess: das Bereitstellen emotionaler Unterstützung für das Team und das Lernen aus dem Vorfall. Die oft genutzten Morbiditäts- und Mortalitäts-Konferenzen in den Kliniken, die das Ziel haben, aus dem Ereignis zu lernen und Schlüsse zu ziehen, sind oft negativ fokussiert und können den zweiten Opfern dann eher schaden.
Diese Konferenzen sollten auch einen Teil "Sicherheit und Erfolg" beinhalten, wo positive Beispiele diskutiert werden, um die Tatsache in Erinnerung zu rufen, dass weit mehr Dinge in einer Klinik gut laufen, als schlecht gegangen sind. Für die zweiten Opfer wird eine Kombination aus fünf Punkten empfohlen: a) Behandlung, b) Respekt, c) Verständnis, d) Mitgefühl, e) unterstützende Hilfe und f) Transparenz. Man spricht hier vom TRUST-Modell (= Treatment, Respect, Understanding and compassion, Supportive care and Transparency).
Hinweise & mögliche Konsequenzen:
Es konnte mehrfach klar gezeigt werden, dass, wenn die Ärztinnen, Ärzte und Hebammen eines Kreißsaalteams dabei unterstützt werden, eigene Fehler aufzudecken, der beschriebene Dominoeffekt seltener auftritt und die Bereitschaft, Fehler einzugestehen (und daraus zu lernen), wächst. Es liegt in der Verantwortung aller im Gesundheitsbereich Tätigen, die Angehörigen aller möglichen 3 Opfergruppen, die aus einem gravierenden Fehler resultieren, zu unterstützen. Dies gilt sowohl im Sinne einer ethischen Pflicht als auch einer offenen Fehlerkultur. Letztlich geht es in der Geburtshilfe wie im gesamten Gesundheitswesen darum, eine tragende Balance zwischen einer Kultur des Lernens aus Fehlern und des Lernens "von den Besten" herzustellen.
(erstellt in Zusammenarbeit mit M. David)

Prof. Dr. med. habil. Dr. phil. Dr. h. c. mult. Andreas D. Ebert
Praxis für Frauengesundheit, Gynäkologie & Geburtshilfe
Nürnberger Str. 67
10787 Berlin-Schöneberg
Download (pdf-Datei, 68 KB)
Aktualisierung: 07.06.2017
Artikel des Monats (Mai 2017)
Operative Diagnostik und Therapie des ZervixkarzinomsDie Ergebnisse der von mir ausgewählten zwei praxisrelevanten Publikationen zur operativen Diagnostik und Therapie des Zervixkarzinoms werden helfen, auf der Grundlage von prospektiven Studien unter Mitwirkung und Leitung von Gynäkologinnen und Gynäkologen der Berliner Charité die Diagnostik und Therapie dieses Karzinoms zu verbessern. Gleichzeitig weisen sie auf noch immer bestehende Probleme auf diesem Gebiet unseres Faches hin.
1. Incidence of Histologically Proven Pelvic and Para-Aortic Lymph Node Metastases and Rate of Upstaging in Patients with Locally Advanced Cervical Cancer: Results of a Prospective Randomized Trial. Tsunoda AT, Marnitz S, Soares Nunes J, Mattos de Cunha Andrade CE, Scapulatempo Neto C, Blohmer JU, Herrmann J, Kerr LM, Martus P, Schneider A, Favero G, Köhler C. Oncology. 2017;92(4):213-220.
In dieser prospektiven und randomisierten Studie (AGO Uterus-11) sollte die etablierte bildgebende Diagnostik mit der invasiven Diagnostik bei fortgeschrittenen Zervixkarzinomen (Stadium FIGO IIB-IVA) verglichen werden. Bei diesen Patientinnen (P.) war vor dem Einschluss in die Studie die Indikationen zur primären simultanen Radio-Chemotherapie (RCT) ohne vorherige Hysterektomie aufgrund geltender Therapiestandards gestellt worden. Patientinnen im Arm A (120) erhielten eine invasive (per laparoscopiam –in 96,7%- oder laparotomiam) Entfernung der para-aortalen und pelvinen Lymphknoten (LK) vor Beginn der RCT, im Arm B (1114) erhielten die P. ein CT und bei suspekten LK eine CT-gestützte Biopsie von suspekten para-aortalen Lymphknoten. In der therapeutischen Konsequenz erhielten die P. mit histologisch nachgewiesenen paraa-ortalen LK-Metastasen (LKM) eine zusätzliche extended-field (para-aortale) Bestrahlung.
Pelvine und para-aortale LKM wurden signifikant häufiger (p<0,001) im Arm A (24 % und 51%) als im Arm B (8%) nachgewiesen. Ein Upstaging (in Statium IVb bei para-aortalen LKM) erfolgte bei 8% im Arm B (alle mit im CT biopsierten LKM) und in 33% im Arm A (p<0,001).
In der Konsequenz muss eine (minimal-invasive) operative Methode eingesetzt werden, um die noch immer ungenauen bildgebenden Verfahren zu verbessern. Wenn die Therapie des Zervixkarzinoms bei der konkreten Patientin vom LK-Status abhängt, z.B. ob eine radikale Operation oder eine primäre Radiochemotherapie durchgeführt werden muss mit oder ohne einer extended field Bestrahlung, ist die invasive Diagnostik der bildgebenden vorzuziehen. LKM wurden zu max. 45% (invasives Staging, Arm A) im Stadium IIB und bis zu 71% (Arm A) im Stadium IIIB festgestellt. Angaben zu Komplikationen fehlen in der Originalarbeit. Ob die aufgrund dieser LKM indizierte extended-field Bestrahlung und das Upstaging die onkologischen Ergebnisse dieser Patientinnen verbessern, lässt sich leider noch nicht sagen. Die Ergebnisse dieser AGO-Uterus 11 Studie dazu stehen aus. Bis dahin gilt die oben genannte "Einzelfall"-Entscheidung.
2. Closure of the cervical os in patients after fertility preserving treatment for early cervical cancer - results of a prospective observational study. Mangler M, Lanowska M, Bartens A, Schindler A, Blohmer JU, Speiser D. J Perinat Med. 2016 Nov 26. pii: /j/jpme.ahead-of-print/jpm-2016-0231/jpm-2016-0231.xml. doi: 10.1515/jpm-2016-0231. [Epub ahead of print]
Bei kleinen invasiven Zervixkarzinomen bis zum Stadium IB1 und Kinderwunsch kann unter Beachtung der Ausschlusskriterien eine Radikale vaginale Trachelektomie (RVT, Entfernung der Cervix uteri mit Parakolpien und der pelvinen LK unter Belassung des Corpus uteri und der Adnexe) durchgeführt werden. Leider ist bei schwangeren Frauen nach dieser Operation die Frühgeburtsrate höher (bis zu 50%) als bei Frauen ohne vorherige Operation. In dieser prospektiven Studie wurde untersucht, ob der frühzeitige Verschluss des Muttermund-Stumpfes (closure of the cervical os, CCO) diese Rate an Frühgeburten reduziert. 15 Schwangere erhielten den CCO (Details zum Verfahren bitte in der Originalpublikation nachlesen) zu Beginn des 2. Trimesters und deren Frühgeburtsrate wurde verglichen mit denen von gematchten 125 Schwangeren nach RVT und ohne CCO. Es wurde außerdem ein Protokoll zur standardisierten Versorgung von Schwangeren nach RVT erstellt, nach dem u.a. die digitale Untersuchungen der Cervix uteri vermieden werden soll und die Frauen zwei Mal pro Woche ihren Scheiden-pH-Wertes messen und bei Veränderungen in die Klinik zur Behandlung kommen.
Bei 12 der 15 Patientinnen in der experimentellen Gruppe wurde der CCO studienkonform durchgeführt. In dieser Gruppe (RVT + CC) kam es in 33% (sehr kleine Zahl im Nenner) zu einer Frühgeburt im Gegensatz zu 46% der 125 Schwangerschaften der Kontrollgruppe nach RVT und ohne CCO. Vor der 28. SSW wurde keine Frau nach RVT und CCO entbunden.
Mit einer indikationsgerechten RVT zusammen mit einem CCO im beginnenden 2. Trimenon können junge Frauen mit einem invasiven Zervixkarzinom schwanger werden und diese Schwangerschaft sicher austragen. Nicht geklärt ist die Notwendigkeit der Entfernung der Parametrien in diesen frühen Tumorstadien. Deshalb soll in der prospektiven und randomisierten SIMRA-Studie die R0-Konisation mit der RVT (in beiden Armen mit pelviner LNE) hinsichtlich ihrer onkologischen Sicherheit verglichen werden.

Prof. Dr. Jens-Uwe Blohmer
Klinikdirektor
Klinik für Gynäkologie mit Brustzentrum
Charité-Universitätsmedizin Berlin
Charitéplatz 1
10117 Berlin
Download (pdf-Datei, 39 KB)
Aktualisierung: 12.05.2017
Artikel des Monats (April 2017)
Perinatal outcomes in a subsequent pregnancy among women who have experienced recurrent miscarriage: a retrospective cohort study.K. Field and D.J. Murphy
Human Reproduction 30 (5): 1239-1245.
Hintergrund:
Fehlgeburten sind häufig. Bei klinischen Schwangerschaften liegt die Rate an Fehlgeburten etwa bei 20%. Die Wahrscheinlichkeit für eine Fehlgeburt ist altersabhängig. Der Hintergrund liegt meist in einer Aneuploidie (ungleiche Verteilung der Chromosomen) der Eizellen.
Rezidivierende Fehlgeburten sind selten. Es betrifft nur 1-3% aller Paare, die schwanger werden möchten.
Risikofaktoren sind das Alter, anormale elterliche Zytogenetik, endokrine Störungen (Hypothyreose), uterine Pathologie (Septen), das Antiphospholipid-Syndrom und Thrombophilien (wenngleich sich letztere nicht gut therapieren lassen).
Fragestellung:
Wie gestaltet sich der spätere Schwangerschaftsverlauf von Frauen, die drei oder mehr Fehlgeburten hatten. Wie ist deren Geburtsverlauf?
Methode:
In einer retrospektiven Kohortenstudie wurden 30.053 Frauen untersucht: Nur Einlingsschwangerschaften im Untersuchungszeitraum Januar 2008 bis Juli 2011. Untersuchungsort war eine geburtshilfliche Klinik in Irland mit 8500-9000 Geburten jährlich (!!).
Die Diagnosestellung für wiederholte Fehlgeburten war relativ eng (drei oder mehr Fehlgeburten). Dabei wurden 2030 Frauen mit wiederholten Fehlgeburten (Achtung: Große Fallzahl!) mit 28.023 Frauen verglichen, die keine wiederholten Fehlgeburten hatten.
Studienergebnisse:
Frauen mit wiederholten Fehlgeburten waren deutlich häufiger übergewichtig, hatten mehr Kinderwunschbehandlungen (Assisted conception: Ovulationsinduktion intrauterine Insemination, IVF/ICSI) und einen frühen perinatalen Kindstod.
Frauen mit wiederholten Fehlgeburten hatten eine erhöhte Inzidenz für Frühgeburt (< 37 Schwangerschaftswochen) in 8,1% gegen 5,5% des Normalkollektivs (adjOR 1,54, 95% CI 1,21-1,84).
Zugleich deutlich höheres Risiko für sehr frühe Frühgeburt (< 32 Schwangerschaftswochen) von 2,2% gegen 1,2% des Normalkollektivs (adjOR 1,80, 95% CI 1,28-2,53).
Der perinatale Kindstod war außerdem häufiger: 1,2 gegen 0,5 des Normalkollektivs (adjOR 2,66, 95% CI 1,70-4,14).
Die Resultate für die gefundenen Auffälligkeiten waren unabhängig von der Frage, ob es sich um primäre oder sekundäre wiederholte Fehlgeburten handelt.
Schlussfolgerung für die Praxis:
In der klinischen Schwangerschaftsbetreuung überwiegt zunächst die Freude über eine eingetretene Schwangerschaft nach wiederholten Fehlgeburten für alle Beteiligten (Frau, Paar und Frauenarzt). Wenn 12 Schwangerschaftswochen erreicht wurden, sind die Gefahren für späte Fehlgeburten eher gering. Frühgeburten sind aber ein wesentliches Problem.
Es scheinen Faktoren, die entweder durch das Verhalten bedingt sind (Übergewichtigkeit) oder möglicherweise genetische Faktoren (die wir bisher noch nicht kennen), eine Bedeutung zu haben.
Die betreuenden Frauenärztinnen und Frauenärzte sollten wissen, dass die Risiken für sehr frühe Frühgeburt und Frühgeburtlichkeit erhöht sind.
Möglicherweise ist der Entschluss zum Kaiserschnitt auch iatrogen bedingt, um möglichst eine "sichere" Entbindung zu gewährleisten.

Prof. Dr. Heribert Kentenich
Fertility Center Berlin
Spandauer Damm 130, Haus 14
14050 Berlin
Download (pdf-Datei, 33 KB)
Aktualisierung: 11.04.2017
Artikel des Monats (März 2017)
Chaoui R, Orosz G, Heling KS, Sarut Lopez A, Nicolaides KH. Maxillary gap at 11-13 weeks' gestation: marker of cleft lip and palate. Ultrasound Obstet Gynecol 2015; 46: 665- 669Hintergrund
Lippen-Kiefer-Gaumenspalten (LKGS) gehören mit einer Inzidenz von 1:500 bis 1:1000 zu den häufigsten Fehlbildungen des Menschen. LKGS können isoliert auftreten, aber auch Teil von zahlreichen chromosomalen und genetischen Erkrankungen sein. Aus diesem Grunde wird im vorgeburtlichen Ultraschall gezielt nach ihnen gesucht. Im Rahmen des Erst-Trimester-Screening (ETS) mit der Nackentransparenz (NT) -Messung werden bis dato die LKGS kaum entdeckt. In einer großen Studie von Feten ohne Chromosomenstörungen wurde nur 1 von 20 LKGS im ETS entdeckt (Syngelaki et al. 2011). Der Vorschlag, gezielt das Gesicht in einer Frontalansicht einzusehen, um im retronasalen Dreieck eine LKGS auszuschliessen (Sepulveda et al. ), wird von vielen Untersuchern oft als zusätzlicher Aufwand angesehen und nur sporadisch angewandt.
Studie
In der o.g. vorgelegten Studie haben Chaoui et al. (2015) beobachtet, dass die Standardebene, die für die NT-Messung verwendet wird, auch für die Diagnose einer LKGS verwendet werden kann. In der midsagittalen Ebene des Profils wurde bisher vorwiegend auf Nasenbein und Nackengegend geachtet. Aber in dieser Ebene wird auch der Oberkiefer in einer sagittalen Einstellung abgebildet. Liegt eine (große) LKGS vor, so kann in dieser Einstellung eine Lücke im Bereich des Kiefers gefunden werden, ggf. mit Protrusion des vorderen Anteils. Diese wurde "maxillary gap" (Maxilla-Lücke) bezeichnet.
Diese Beobachtung erfordert im Screening keinen zusätzlichen Aufwand, da das Bild ohnehin immer eingestellt wird. In einer Studie an 2 pränatalen Zentren in Berlin und London wurden 96 Fälle mit einer LKGS retrospektiv untersucht, die auch ein ETS im Vorfeld bekamen. Obwohl bereits 24% der LKGS Fälle prospektiv entdeckt worden waren, fanden die Autoren, dass die retrospektive Analyse der Bilder des midsagittalen Gesichtsprofils eine "maxillary gap" in 96% der LKGS mit assoziierten Anomalien und 65% der isolierten LKGS zeigte. Diese einfache Beobachtung könnte in ETS integriert werden, um die Entdeckungsrate des LKGS zu erhöhen. Die Autoren weisen auch darauf hin, dass bei normalen Feten die Verknöcherung des Oberkiefers nicht immer mit 12 SSW abgeschlossen ist und gelegentlich im vorderen Drittel des Kiefers eine kleine "Lücke" in 7% der Fälle gefunden wird, die aber immer kleiner als 1,5mm war.
Fazit
Diese Beobachtung ist von großer Bedeutung, denn ohne zusätzlicher Aufwand kann bei der Einstellung des Profils für die NT- und Nasenbein-Messung im ETS, auch der Kiefer nach einer "maxillary gap" untersucht werden. Wird eine Lücke vermutet, so kann der Befund in einer Frontalansicht bestätigt oder widerlegt werden. Somit lässt sich die Entdeckungsrate bis auf über 65% steigern, denn man muss auch bedenken, dass sich kleine LKGS auch früh in der Schwangerschaft der Diagnostik enziehen werden.

Prof. Dr. med. Rabih Chaoui
Praxis für Pränataldiagnostik
Friedrichstraße
Download (pdf-Datei, 87 KB)
Aktualisierung: 09.03.2017
-
Syngelaki A, Chelemen T, Dagklis T, Allan L, Nicolaides KH. Challenges in the diagnosis of fetal nonchromosomal abnormalities at 11-13 weeks. Prenat Diagn 2011; 31: 90-102
- Sepulveda W, Wong AE, Martinez-Ten P, Perez-Pedregosa J. Retronasal triangle: a sonographic landmark for the screening of cleft palate in the first trimester. Ultrasound Obstet Gynecol 2010; 35: 7-13
Artikel des Monats (Februar 2017)
BREASTFEEDING MEDICINE Volume 12, Number 1, 2017:Effect of Exclusive Breastfeeding Among Overweight and Obese Mothers on Infant Weight-for-Length
Percentile at 1 Year
Hui Yeung, M. Leffand Kyung, E. Rhee
Übergewichtige Kinder zeigen diverse gesundheitliche Risiken auf. So ist eine Zunahme der kindlichen Erkrankungen aus dem metabolischen Formenkreis zu beobachten. Diverse Studien zeigen einen deutlich positiven Effekt des Stillens und der Muttermilchernährung auf die Vermeidung von Übergewichtigen Kindern auf (Harder, Bergmann, Kallischnigg, & Plagemann, 2005; Owen, Martin, Whincup, Smith, & Cook, 2005; Rodekamp et al., 2005). Das Übergewicht der Mutter ist hierbei ein zusätzlicher Faktor für Übergewichtigkeit des Kindes im Kindergartenalter (Buyken et al., 2008).
Der Frage, die auch häufig von den Müttern gestellt wird, ob sich die Übergewichtigkeit der Mütter auf diesen günstigen Effekt der Muttermilchernährung auswirkt oder gegebenenfalls sogar negative Effekte zu erwarten sind, ist nunmehr in einer longitudinalen prospektiven Studie in Kalifornien untersucht worden.
An der California University wurde in Zusammenarbeit mit der US Food and Drug Administration und dem Centers for Disease Control and Prevention (CDC) zwischen 2005 und 2007 über 1800 Mütter - Kind Paare bis zu einem Jahr post partum regelmäßig nachverfolgt. Einbezogen wurden in die Studie über 900 Mütter.
Neben den üblichen sozialen und gesundheitlichen Parametern, erfolgte die Einteilung der Mütter nach ihrem praepartalen BMI in drei Gruppen: Normal weight (BMI 18.5-24.9) n:437, Overweight (BMI 25-29.9)n: 256, Obese (BMI >30) n:222. In monatlichen Nachuntersuchungen und Befragungen, wurden unter anderem die Kinderernährung sowie die Längen- und Gewichtsentwicklung der Kinder erhoben.
Es zeigte sich, dass die Mütter der normalen BMI Gruppe signifikant häufiger ihre Kinder über 4 Monate ausschließlich stillten. Ein Effekt der schon in anderen Studien gezeigt werden konnte und aufzeigt, dass die Übergewichtigkeit der Mütter einen Einfluss auf den Stillbeginn und die Stilldauer hat (Donath & Amir, 2000). Diskutiert werden hierbei Effekte, die mit der Insulinresistenz und der Prolaktinausschüttung vermutet werden.
In allen drei Gruppen zeigte sich die signifikante Auswirkung des ausschließlichen Stillens über vier Monate auf die Längen-Gewichtsentwicklung der Kinder nach einem Jahr. Hoch signifikant war diese bei Kindern normgewichtiger und fettleibiger (obese) Mütter mit p < 0.01. Bei den übergewichtigen Müttern zeigte sich der Effekt zwar noch signifikant, aber etwas mit p = 0.08 moderater.
Die Schlussfolgerung der Autoren ist, dass Mütter generell motiviert werden sollten, ihre Kinder mindestens über vier Monate ausschließlich zu stillen. Ein besonderes Augenmerk sollte hierbei auf die geringeren Stillraten der Mütter mit einem höheren BMI gelegt werden.
Hier können meines Erachtens wir Frauenärztinnen und Frauenärzte einen wichtigen Beitrag leisten, da in der Schwangerschaft gesundheitliche Aspekte leichter an die Paare zu vermitteln sind und somit unter anderem eine Motivation zum Stillen erzeugt werden kann. Auch in den Kontakten nach der Geburt sollte das Thema der positiven Aspekte des Stillens berücksichtigt werden und Stillprobleme nicht leichtfertig mit der Alternative des Abstillens beantwortet werden.
Den Kliniken stehen in der Verantwortung den Stillbeginn zu erleichtern, wobei sich der frühzeitige lange Hautkontakt und das Rooming-In als wesentliche Faktoren herausgestellt haben. Besonders unterstützt werden sollten Mütter, die rauchen, Mütter, die eine Sektio erfahren haben und, wie erneut diese Studie nachweist, Mütter mit Übergewichtigkeit.

Prof. Dr. Michael Abou-Dakn
St. Joseph Krankenhaus Berlin Tempelhof
Klinik für Gynäkologie und Geburtshilfe
Michael.abou-dakn@sjk.de
Download (pdf-Datei, 36 KB)
Aktualisierung: 09.03.2017
Literatur
- Buyken, A. E., Karaolis-Danckert, N., Remer, T., Bolzenius, K., Landsberg, B., & Kroke, A. (2008). Effects of breastfeeding on trajectories of body fat and BMI throughout childhood. Obesity (Silver Spring), 16(2), 389-395. doi:10.1038/oby.2007.57
- Donath, S. M., & Amir, L. H. (2000). Does maternal obesity adversely affect breastfeeding initiation and duration? Breastfeed Rev, 8(3), 29-33.
- Harder, T., Bergmann, R., Kallischnigg, G., & Plagemann, A. (2005). Duration of breastfeeding and risk of overweight: a meta-analysis. Am J Epidemiol, 162(5), 397-403. doi:10.1093/aje/kwi222
- Owen, C. G., Martin, R. M., Whincup, P. H., Smith, G. D., & Cook, D. G. (2005). Effect of infant feeding on the risk of obesity across the life course: a quantitative review of published evidence. Pediatrics, 115(5), 1367-1377. doi:10.1542/peds.2004-1176
- Rodekamp, E., Harder, T., Kohlhoff, R., Franke, K., Dudenhausen, J. W., & Plagemann, A. (2005). Long-term impact of breast-feeding on body weight and glucose tolerance in children of diabetic mothers: role of the late neonatal period and early infancy. Diabetes Care, 28(6), 1457-1462.